
Allt om typ 2 diabetes: symptom, orsaker, behandling & kost
Diabetes typ 2
Diabetes typ 2 är vår tids största hälsoproblem
Typ 2 diabetes är sannolikt vår tids största hälsoproblem. Idag har ungefär 500 miljoner människor typ 2 diabetes och denna siffra beräknas stiga till 600 miljoner år 2035. Cirka 400 tusen svenskar har diabetes och av dessa har cirka 90% typ 2 diabetes. Det innebär att ungefär 1 av 25 svenskar har typ 2 diabetes, vilket gör sjukdomen till en av våra vanligaste sjukdomar. Typ 2 diabetes är en tämligen komplicerad sjukdom som kräver tid, resurser och stora ansträngningar av den som har sjukdomen. I de flesta fall är sjukdomen kronisk men numera kan många botas genom kirurgisk behandling (se Fetmakirurgi / fetmaoperation /gastric bypass för övervikt och fetma). Kirurgisk behandling är en dramatisk åtgärd och det kan tyckas märkligt att så många personer kommit till ett tillstånd som kräver att vi ändrar hur kroppen tar upp näring. Det skall också nämnas att intensiv livsstilsförändring (bättre kost, mer motion) också kan leda till att man botas från typ 2 diabetes (McCombie et al).
Personer med diabetes har 2 till 8 gånger ökad risk för död och hjärt-kärlsjukdom, jämfört med personer utan diabetes. Personer med diabetes har bland annat ökad risk för hjärtsvikt, hjärtattack, stroke, njursjukdom (nefropati), synnedsättning (retinopati), nervskador (neuropati) osv. Men sanningen är att risken för dessa komplikationer varierar mycket mellan personer som har diabetes. Vissa grupper har mer än 8 gånger ökad risk för dessa komplikationer medan det faktiskt finns grupper (med diabetes) som inte har någon ökad risk alls! Dessa aspekter och mycket mer kommer diskuteras i detalj här på diabetes.nu.
I detta kapitlet kommer vi diskutera typ 2 diabetes (åldersdiabetes) med tonvikt på orsaker, riskfaktorer, risker, symtom och behandlingar. Du kommer då inse att det finns många evidensbaserade, enkla och effektiva åtgärder (utöver kirurgi) och dessa åtgärder förbättrar både den fysiska och psykiska hälsan. En del av åtgärderna kan Du som har typ 2 diabetes omedelbart utföra medan andra kräver vårdgivarens medverkan. Ny svensk forskning visar att aggressiv behandling och livsstilsförändring kan resultera i att man faktiskt blir av med merparten av alla risker som sjukdomen medför. Detta kräver dock kunskap, ambition och uthållighet.
diabetes.nu är en utbildning för personer med diabetes. Syftet är att ge dig djupare förståelse för sjukdomen och hur den hanteras på bästa sätt för att du skall minimera riskerna och njuta maximalt av livet.
Definition av typ 2 diabetes
Det finns många olika typer av diabetes. Oftast delar man in sjukdomen i tre former, som följer:
- Typ 1 diabetes (”barndiabetes”) – Drabbar oftast barn och ungdomar och orsakas av att immunförsvaret angriper bukspottkörteln och förstör de celler som tillverkar insulin. Utan insulin stiger blodsockret eftersom insulin krävs för att kroppen skall kunna hantera socker. Läs mer om typ 1 diabetes.
- Typ 2 diabetes (”åldersdiabetes”) – Drabbar oftast vuxna och äldre. Cirka hälften av alla med typ 2 diabetes har övervikt eller fetma.
- Graviditetsdiabetes – Drabbar gravida kvinnor som har en särskild benägenhet.
Denna klassiska indelning blir allt mer kritiserad eftersom det visat sig att sjukdomen är mer nyanserad än dessa tre kategorier framhåller. Exempelvis kan typ 1 diabetes drabba personer i alla åldrar, inklusive pensionärer, vilket gör att benämningen barndiabetes inte är så lämplig. Troligtvis insjuknar hälften av alla personer med typ 1 diabetes efter 30 års ålder. Läs mer om typ 1 diabetes (orsaker, symtom, behandling) här.
Typ 2 diabetes kallas även åldersdiabetes vilket beror på att medelåldern vid insjuknande är cirka 60 år. Att sjukdomen kallas åldersdiabetes har förvisso varit lämpligt i över 2000 år men de senaste 20 åren har faktiskt ungdomar och barn också börjat insjukna i typ 2 diabetes och detta förklaras av den explosionsartade ökningen av fetma i dessa åldersgrupper. Faktum är att i vissa länder är typ 2 diabetes nu den vanligaste diabetestypen bland ungdomar (vanligtvis dominerar typ 1 diabetes bland ungdomar).
Utöver typ 1 diabetes och och typ 2 diabetes så finns även graviditetsdiabetes, sekundärdiabetes, MODY och flera underkategorier av dessa. Här kan du läsa mer om olika typer av diabetes. Den fortsatta diskussionen handlar enbart om typ 2 diabetes.
Att ställa diagnosen typ 2 diabetes
Typ 2 diabetes kännetecknas – liksom all diabetes – av högt blodsocker (dvs sockermängden i blodet är onormalt hög). Den medicinska termen för socker är ”glukos” och blodsocker är alltså detsamma som blodglukos. Termerna socker, glukos, blodsocker och blodglukos kommer användas omväxlande i detta kapitel.
Vid typ 2 diabetes har man alltså onormalt höga nivåer blodsocker i blodet. För att fastställa detta måste man mäta blodsocker nivån i blodet. Det finns standardiserade metoder för att göra detta. Nedanstående tabell visar hur diagnosen kan fastställas utifrån venöst eller kapillärt prov.
| GLUKOSKONCENTRAITON I PLASMA (MMOL/L) | ||
| VENÖST PROV | KAPILLÄRT PROV | |
| FÖR DIAGNOSEN DIABETES | ||
| Fastevärde | ≥ 7,0 | ≥ 7,0 |
| Värde 2 timmar efter glukosbelastning | ≥ 11,1 | ≥ 12,2 |
| FÖR DIAGNOSEN PRE-DIABETES | ||
| Fastevärde | ≥ 6,1 och < 7,0 | ≥ 6,1 och < 7,0 |
| Värde 2 timmar efter glukosbelastning | ≥ 7,8 och < 11,1 | ≥ 8,9 och < 12,2 |
Diagnosen diabetes fastställs alltså genom att man mäter blodsockerkoncentrationen i fasta eller efter en så kallad glukosbelastning, som innebär att man får dricka en sockerlösning. Om blodsockret är för högt i fasta, eller efter en glukosbelastning, så tyder det på att man har diabetes.
Man kan också ställa diagnosen typ 2 diabetes om man har symptom (se nedan) och ett sporadiskt blodsockervärde är 11.1 mmol/L eller högre.
Det skall nämnas att man numera även kan ställa diagnosen typ 2 diabetes genom att mäta långtidsblodsocker (HbA1c). Om HbA1c är 48 mmol/mol eller högre så har man diabetes. Det finns nackdelar med att använda HbA1c för att diagnostisera typ 2 diabetes.
Det är viktigt att poängtera att det egentligen är en flytande övergång från normal till diabetes, vilket innebär att den som utvecklar diabetes gör det gradvis och blodsockret (samt långtidsblodsockret) stiger likaledes gradvis. Man kan alltså ha en störd ämnesomsättning (avseende blodsocker) även innan diagnosen typ 2 diabetes kan ställas. Därför har man etablerat begreppet prediabetes för att identifiera individer som har blodsocker mellan normala nivåer och diabetesnivåer. Personer med prediabetes har också ökad risk för hjärt-kärlsjukdom och andra komplikationer som orsakas av diabetes.
Varför stiger blodsocker (glukos) vid typ 2 diabetes?
För att förstå typ 2 diabetes så måste vi först klargöra hur blodsocker regleras normalt och detta illustreras i Figur 1. Maten vi äter (och inte sällan drycken) innehåller kolhydrater och dessa kommer i många varianter (här kan du läsa om kolhydrater, fett & protein i maten). Kolhydraterna tas upp i tunntarmen. Den viktigaste kolhydraten är glukos och det är också den kolhydraten som kroppens celler kan använda som energikälla. Glukos är faktiskt planetens mest använda energikälla! När glukoset hamnar i blodbanan så når det bukspottkörtelns beta-celler. Glukos stimulerar beta-cellerna så att de frisätter insulin, som är ett hormon som resten av kroppen behöver för att kunan ta upp glukos från blodet. Beta-cellerna är därför centrala i sammanhanget. De organ som är mest beroende av insulin är levern, musklerna och fettvävnaden. När insulinet når dessa vävnader så startas mekanismer som leder till följande:
- I levern tas glukos upp från blodet och glukoset lagras (lagringsformen kallas glykogen).
- I fettvävnaden tas glukos upp från blodet och glukos omvandlas till fett så att det kan lagras.
- I musklerna tas glukos upp från blodet.
Punkt 1, 2 och 3 leder alltså till att glukos tas upp i vävnaderna och då sjunker blodsockernivån. Se Figur 1 där dessa steg är illustrerade.

Ytterligare några processer skall nämnas:
- När vi äter mat så frisätts även hormoner från tarmarna. Två av dessa hormoner är GLP-1 (Glucagon Like Peptide 1) och GIP (Gastric Inhibitory Polypeptide). GLP-1 och GIP kallas även inkretiner. Dessa hormoner stimulerar också beta-cellerna till att frisätta insulin och det är faktiskt så att 60% av insulin-frisättningen stimuleras av inkretiner!
- I bukspottkörteln finns en typ av celler som kallas alfa-celler och dessa frisätter hormonet glukagon vars effekt är att höja blodsockret (bland annat genom att stimulera levern till att tillverka nytt glukos). Insulinet som frisätts efter en måltid förhindrar frisättning av glukagon, vilket är rimligt eftersom det sannolikt inte behövs mer glukos än det som finns i måltiden.
- När vi fastar är glukosnivån i blodet låg och därför också insulinnivåerna låga. Låga insulinnivåer leder till att fett bryts ner i fettvävnaden. Förklaringen till detta är enkel: fett är mycket energirikt och det bryts ner till fettsyror som kroppens celler kan använda som energikälla. När vi äter så stiger insulinnivåerna i blodet och insulinet förhindrar fettcellerna från att bryta ner fett. Det inneär att intag av kolhydratrik mat leder till att vi bryter ner mindre fett.
För att balansera blodsockret måste beta-cellerna kommunicera med levern, fettvävnaden och musklerna. Detta illustreras i Figur 2. Figuren visar att det finns en återkoppling mellan beta-cellerna och de vävnader som är känsliga för insulin. När vi äter så frisätts insulin till blodomloppet och insulinet påverkar insulinkänsliga vävander (framförallt lever, fett, muskler). Dessa vävnader reagerar på insulin genom att ta upp glukos från blodet och justera sin metabolism. Allteftersom cellerna tar upp glukos så tillfredsställs deras behov (av glukos) och då signalerar de tillbaka till beta-cellerna som då kan minska insulinfrisättningen. Forskare vet idag att denna återkoppling (mellan beta-celler och insulinkänsliga vävnader) existerar men man har inte kunnat identifiera hormonet som signalerar tillbaka till beta-cellerna).
Vid typ 2 diabetes är alla dessa processer rubbade och det leder till att glukos inte kan hanteras normalt. Det huvudsakliga störningarna vid typ 2 diabetes är som följer:
- Vid diabetes är känsligheten för insulin nedsatt. Nedsatt känslighet för insulin innebär att muskler, lever och fett reagerar sämre på insulin. Detta tillstånd kallas även insulinresistens. När känsligheten för insulin blir sämre så krävs helt enkelt mer insulin för att tillgodose behovet i muskler, fett och lever. För att erhålla mer insulin skickas därför mer signaler till beta-cellerna, som svarar genom att frisätta mer insulin. Insulinresistens brukar utvecklas många år innan diagnosen typ 2 diabetes ställs. Utöver lever, muskler och fett, så finns även insulinresistens i njurar, mag-tarmkanalen, blodkärlen och hjärnan.
- Beta-cellernas förmåga minskar med tiden. Insulinresistensen leder till ökat tryck på beta-cellerna som blir allt mer utmattade. Insulintillverkningen kan till sist bli otillräcklig och detta förvärrar situationen ytterligare. Faktum är att efter många års sjukdom så har 30–40% av beta-cellerna dött.
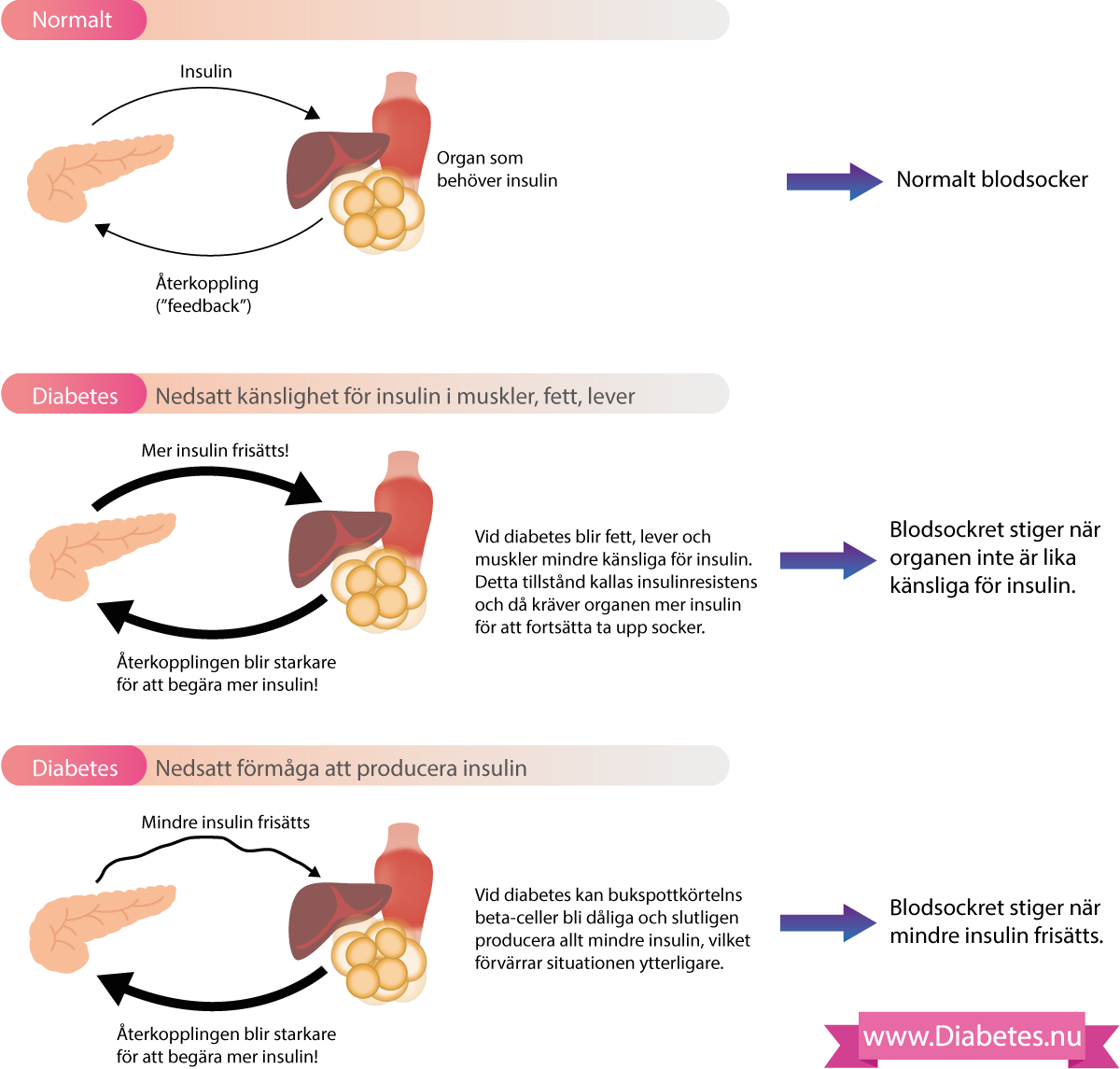
Insulinresistens och beta-cellsdefekt (som leder till insulinbrist) leder slutligen till:
- I muskler tas mindre glukos upp à blodsocker stiger.
- I levern tas mindre glukos upp à blodsocker stiger.
- I levern tillverkas mer glukos och det frisätts till blodet à blodsocker stiger (detta är anledningen till att man har högt blodsocker i fasta).
- I njurarna tillverkas mer glukos som frisätts till blodet à blodsocker stiger.
- Fett ansamlas i lever och muskler och detta förvärrar insulinresistensen.
Det innebär att typ 2 diabetes är en konsekvens av insulinresistens (nedsatt insulinkänslighet) och nedsatt beta-cellsfunktion. Utvecklingen från normalt blodsocker till diabetes är successiv och tar som regel många år. Det innebär att man kan ha typ 2 diabetes utan att ha några symptom, alternativt förstadier till typ 2 diabetes.
Hur påverkar högt blodsocker (glukos) hälsan?
Personer med diabetes har en ökad risk för flertal komplikationer. Tre av dessa komplikationer är väldigt typiska för diabetes:
- Retinopati (skador på näthinnan)
- Neuropati (skador på nerverna, framförallt i fötterna)
- Nefropati (njurskador)
Dessa tre komplikationer kallas mikrovaskulära komplikationer, eftersom de förklaras av skador på de minsta blodkärlen. Det finns även makrovaskulära komplikationer, som hjärtattack, stroke och åderförkalkning i benen. Dessa tillstånd är dock inte specifika för diabetes (andra människor får också t ex hjärtattack) men personer med diabetes har betydligt högre risk för dessa tillstånd.
Högt blodsocker är tveklöst orsaken till mikrovaskulära komplikationer (även om andra riskfaktorer såsom högt blodtryck också påskyndar processen). Högt blodsocker är också en orsak till makrovaskulära komplikationer, men där tenderar andra riskfaktorer spela en stor roll (t ex blodfettsrubbning, högt blodtryck osv).
Man tror att högt blodsocker (hyperglykemi) orssakar dessa komplikationer genom att ge upphov till skadliga ämnen i cellerna. Ett överskott av socker kan alltså leda till att det ansamlas skadliga ämnen i celler (i näthinnan, njurarna, nerverna, blodkärlen osv).
HbA1c är ett utmärkt mått på individens sockerkontroll. HbA1c förtäljer hur blodsockret legat under de senaste 6 veckorna och är utmärkt för att förutsäga risken för komplikationer.
Tusentals studier har visat att ju bättre sockerkontrollen är (dvs ju lägre HbA1c) desto mindre risk för mikrovaskulära komplikationer och likaså mindre risk för makrovaskulära komplikationer. Faktum är att upp till 95% av risken för dessa mikrovaskulära komplikationer förklaras av sockerkontroll (glykemisk kontroll).
Riskfaktorer för typ 2 diabetes: vad orsakar typ 2 diabetes?
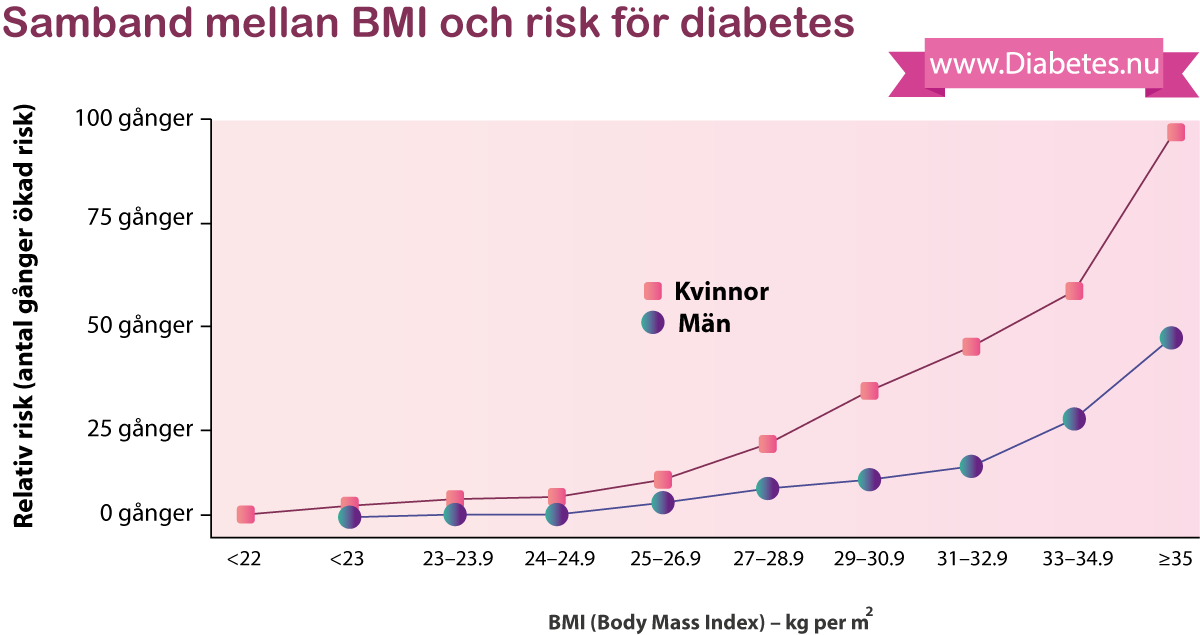
Fetma är den viktigaste riskfaktorn för typ 2 diabetes. Fetma kan bedömas i form av BMI (Body MAss Index) som beräknas utifrån kroppsvikt och längd. Formeln för BMI är enkel. Man tar sin vikt (kilo) och dividerar med höjden (meter) i kvadrat:
BMI = vikt / längd2
En person som väger 100 kg och är 180 cm lång har BMI på:
100/1.82 = 30.9
Så här kategoriserar WHO (World Health Organization) olika BMI-nivåer:
| KATEGORI | BMI – kg/m2 |
| Uttalad undervikt | < 16 |
| Måttlig undervikt | 16 – 17 |
| Lätt undervikt | 17 – 18.5 |
| Normal vikt | 18.5 – 25 |
| Övervikt | 25 – 30 |
| Fetma Grad I | 30 – 35 |
| Fetma Grad II | 35 – 40 |
| Fetma Grad III | > 40 |
Läs vår genomgång av orsaker, risker och behandlingar vid fetma och övervikt här.
Man har ökad risk för typ 2 diabetes om man har en förstagradssläkting (föräldrar eller syskon) med typ 2 diabetes. Det finns en ärftlig aspekt i typ 2 diabetes och detta är uppenbart eftersom (1) i många familjer finns många fall med typ 2 diabetes och (2) personer vars förstagradssläktingar har typ 2 diabetes uppvisar en sämre beta-cellsfunktion än personer vars förstagradssläktingar inte har typ 2 diabetes.
Beta-cellsfunktionen sjunker även med åldern, vilket förklarar varför äldre människor har högre risk för typ 2 diabetes. Faktum är att människans bukspottkörtel inte får några nya beta-celler efter 30 års ålder, vilket innebär att det antalet beta-celler vi har vid 30 års ålder är den mängden vi har till förfogande för resten av livet.
Etnicitet är utomordentligt viktigt för beta-cellsfunktion och insulinresistens. Vissa etniska grupper har mycket nedsatt beta-cellsfunktion (t ex Sydasiater) och utvecklar därför diabetes tidigare och vid lägre BMI. Det är faktiskt så att man rekommenderar screening av t ex Sydasiater vid ett BMI på 23, vilket är normalt för en svensk person. Diskussionen om etnicitet är tämligen invecklad men som regel gäller att utomeuropeiska invandrare insjuknar tidigare i livet och de insjuknar vid lägre BMI, jämfört med svenskar.
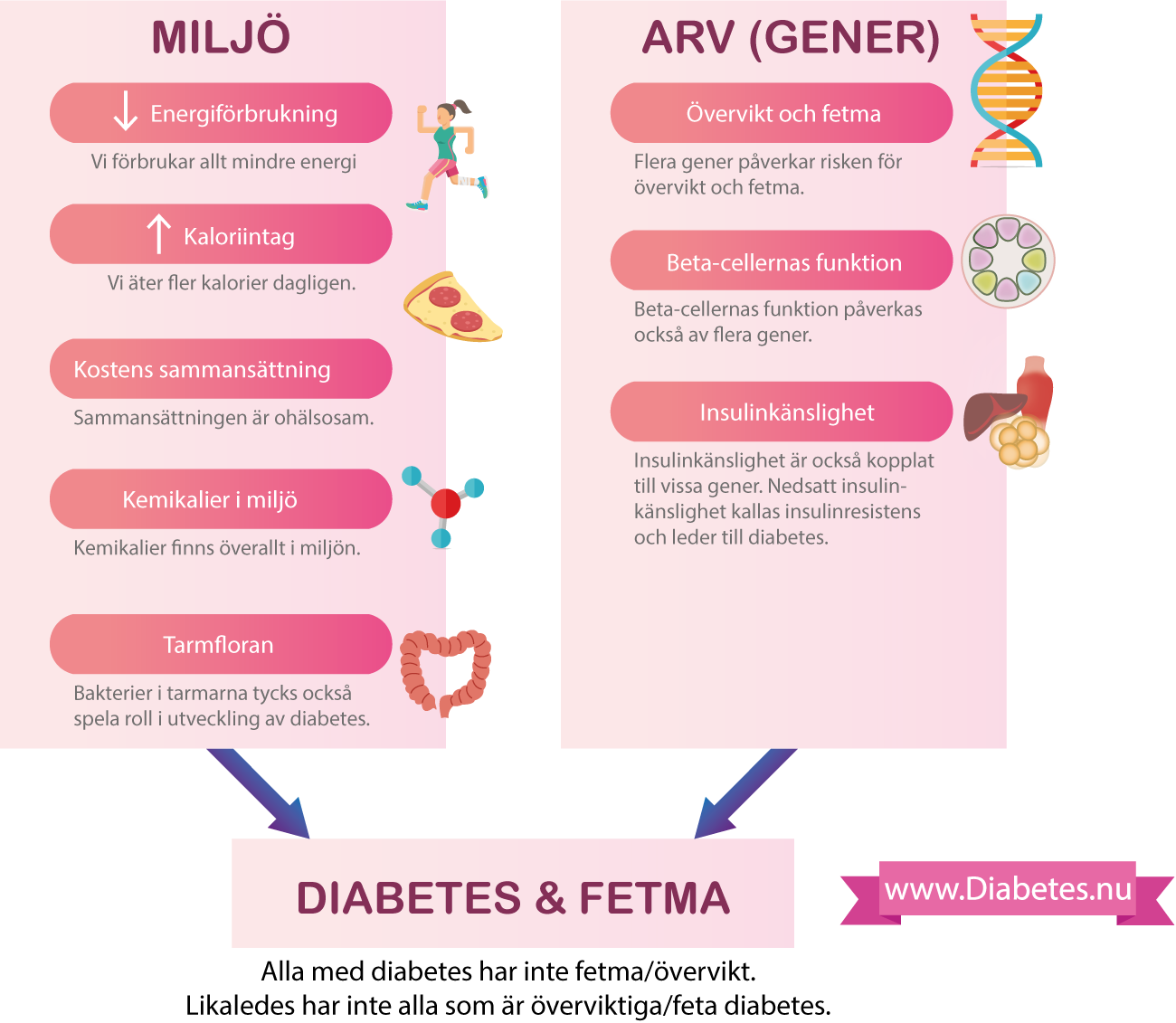
Gener (arv) och miljö: är typ 2 diabetes en ärftlig sjukdom?
Vi ärver våra gener av våra föräldrar. Generna kodas i vårt DNA och de styr hur kroppen tillverkar, använder och återvinner proteiner, samt proteinernas funktion. Detta gäller alla proteiner i kroppen och därför styr generna hur kroppen fungerar. Vi människor är extremt genetiskt lika, vilket innebär att våra DNA-sekvenser varierar endast lite från person till person. Faktum är att 99.9% av våra DNA-sekvenser är identiska, oavsett vem man är och var man kommer ifrån. Miljö är allt i vår omgivning: kosten vi äter, avgaser som fordonen släpper ut, antalet trottoarer och träd där vi bor etc.
Arv (gener) och miljö är viktiga för typ 2 diabetes. Båda dessa faktorer påverkar beta-cellernas funktion och insulinkänsligheten i kroppen. All forskning tyder dock på att miljön är många gånger viktigare än generna (detta gäller för den absoluta merparten av personer med typ 2 diabetes). Detta är lätt att inse detta eftersom förekomsten av typ 2 diabetes har ökat lavinartat de senaste decennierna och under den perioden har våra generna inte ändrats nämnvärt, däremot har vår miljö och livsstil ändrats dramatiskt. Ökningen av typ 2 diabetes i befolkningen beror alltså på ändringar i vår miljö (levnadsvanor, ohälsosam kost, stillasittande etc).
Finns det specifika gener kopplade till typ 2 diabetes?
Det finns flera gener och platser i vårt DNA som har kopplats till typ 2 diabetes. Det innebär att vissa varianter av gener medför en ökad risk för typ 2 diabetes. Vi har lärt oss mycket om dessa gener under de senaste 20 åren men ännu återstår mycket att klargöra innan denna kunskap kan användas i vardagen.
Den första genen som kunde kopplas till typ 2 diabetes var PPARG. Sedan dess har cirka 100 genvarianter och platser i vårt DNA kopplats till typ 2 diabetes. Den genen som har starkast koppling till typ 2 diabetes är TCF7L2. En del av dessa genvarianter är vanliga och de förekommer alltså oftare hos personer med typ 2 diabetes, jämfört med personer som inte har typ 2 diabetes. Det verkar som att de platser/gener som identifierats är associerade med beta-cellsfunktion, insulinkänslighet och omsättning av fett i kroppen. Man har dock inte kunnat kartlägga hur olika genvarianter påverkar beta-cellerna, insulinkänsligheten och fettomsättning och detta beror på att metoderna som används för att identifiera generna inte kan förtälja hur olika genvarianter påverkar sjukdomsutveckling (det pågår studier vars syfte är att klargöra detta).
Som nämnt ovan är dock miljön en starkare riskfaktor än generna. Att ha en eller ett par gener som kopplats till typ 2 diabetes innebär egentligen endast en liten riskökning. Faktum är att hälften av alla personer i Sverige har minst en gen som är associerad med ökad risk för typ 2 diabetes. Ännu återstår mycket att lära om genernas inverkan på typ 2 diabetes.
Varför har ofta flera personer i familjen typ 2 diabetes, om arvet är av underordnat betydelse?
Det stämmer att typ 2 diabetes ofta drabbar flera personer i varje släkt/familj. Om ett syskon i familjen har typ 2 diabetes så har övriga syskon 2-3 gånger ökad risk för typ 2 diabetes (jämfört med om ingen i familjen har sjukdomen). Om två syskon har typ 2 diabetes så har övriga syskon 30 gånger ökad risk för typ 2 diabetes. Det tycks vara så att risken för barnen är störst om det är modern som har typ 2 diabetes.
Mot denna bakgrund kan man anta att generna spelar en mycket stor roll men faktum är att man ärver mer än bara sina gener. Vi ärver också (i mångt och mycket) vår miljö, våra levnadsvanor och mycket annat som kan påverka risken för typ 2 diabetes.
Så hur viktiga är generna för typ 2 diabetes?
Förmodligen är generna viktiga men miljön är betydligt viktigare. Vi behöver egentligen inte ens veta något om generna för att med tämligen stor precision förutsäga vem som kommer utveckla typ 2 diabetes. Det går nämligen att använda enkla riskfaktorer (särskilt BMI, men också ålder, kön, midjemått, blodtryck och blodfetter) för att förutsäga vem som kommer utveckla sjukdomen.
Vilka förändringar i miljö är viktigast?
En noggrann genomgång av förändringar i vår livsstil och levnadsmiljö diskuteras i Historien om typ 2 diabetes och typ 1 diabetes. Kort sagt är den mest betydelsefulla förändringen den som berör:
- Energiintag (kaloriintag)
- Energiförbrukning.
Vårt energiintag har stigit våldsamt de senaste decennierna, vilket innebär att den totala energimängden som vi får i oss överstiger dagsbehovet. Detta beror på ökad tillgänglighet (det finns helt enkelt ett stort utbud av födoämnen) och ökad energitäthet i maten. Det skall också påpekas att skadliga ämnen har blivit allt vanligare i maten (t ex transfetter). Energiintaget är något som individen själv kan påverka.
Minskade energiförbrukning innebär att vi gör av med allt mindre energi. Detta beror på att vi blivit mer stillasittande och utför mindre manuellt arbete. Förklaringen till detta är den enorma tekniska utvecklingen som ägt rum de senaste 100 åren. Transport, arbete och vardag har automatiserats med maskiner. Idag har man vant sig vid att ta hissen även om man bara ska en trappa upp, vilket förstås är en tragisk utveckling (förutsatt att man kan gå i trappor). Läs mer om Betydelsen av fysisk aktivitet för typ 2 diabetes.
I det långa loppet leder överskott av energi och minskad energiförbrukning till att fett lagras i kroppen och allteftersom vi blir fetare så ökar insulinresistensen och beta-cellernas funktion blir sämre. Det är framförallt fettet runt magen (bukfett) som tycks vara drivande i denna processen. Fett under huden (underhudsfett) har en mindre roll i detta sammanhang.
Viktiga näringsämnen
Det absolut viktigaste näringsämnet är kolhydrater, eftersom kolhydrater leder till större viktökning än övriga näringsämnen (protein, fett). En noggrann genomgång av kostens betydelse diskuteras i kost och typ 2 diabetes.
Betydelsen av ålder
En miljöförändring som är ofrånkomlig är att befolkningen blir allt äldre. Eftersom vi blir äldre så når fler personer en ålder då organen, inklusive beta-celler, fungerar sämre. Faktum är att så snart vi fyllt 30 år så har vi fått alla beta-celler vi kommer äga resten av livet! Med åren blir alltså beta-cellernas funktion allt sämre och en del av de kommer dessutom dö som en normal konsekvens av åldrandet. För personer med typ 2 diabetes går denna utvecklingen fortare: beta-cellernas funktion försämras tidigare och fler beta-celler hinner dö. Cirka 30–40% av alla beta-cellerna (och därmed 30-40% av all insulinproduktion) dör under sjukdomsförloppet och detta är en viktig förklaring till varför man behöver injicera insulin med hjälp av sprutor efter en tid. Det är oklart vad som leder till att beta-cellerna dör men man tror att glukolipotoxicitet (vilket är skadliga effekter av fetter) och amyloidos (ansamling av proteiner som inte kan forslas bort) leder till att beta-cellerna dör.
Andra riskfaktorer för typ 2 diabetes
Forskning talar också för att fosterlivets miljö påverkar på vår framtida risk för fetma och diabetes. Man tror att fostrets framtida reglering av gener kan påverkas av mammans födointag. Att vara undernärd under fosterlivet har associerats (tämligen starkt) med risk för typ 2 diabetes och man tror detta beror på att tidig undernäring gör att kroppen inte kan hantera stora mängder energi senare i livet. Med andra ord är perioden i livmodern också betydelsefull för vår framtida ämnesomsättning.
Tarmarnas betydelse för typ 2 diabetes
Tarmarna påverkar vårt blodsocker på flera sätt. När vi äter mat så frisätts GLP-1 och GIP av av tarmarna. GLP-1 och GIP är hormoner som ökar beta-cellernas insulinfrisättning och sänker därför blodsockret. Dessutom leder GLP-1 till att frisättningen av glukagon (ett hormon som höjer blodsockret) minskar och därför stiger blodsockret inte lika mycket efter en måltid. Faktum är att 60–70% av stimuleringen som beta-celler får (för att frisätta insulin) kommer från GLP-1. Efter fetmakirurgi (Gastric bypass, fetmaoperation) ökar faktiskt frisättningen av GLP-1 från tarmarna och detta tros vara en del av förklaringen till den gynnsamma effekten av fetmakirurgi.
När vi äter mat så utsöndrar levern gallsyror och dessa leder också till att blodsockret sjunker. Gallsyror sänker blodsocker genom att påverkar tarmarna så att de frisätter hormonet FGF19 som leder (1) att levern minskar sin tillverkning av glukos och (2) andra tarmceller frisätter GLP-1.
Tarmfloran (bakterier i tarmarna, ”mikrobiomet”)
Människans tarm är koloniserad av bakterier. Denna flora av bakterier kallas tarmflora, eller med medicinska termer mikrobiom. Människans tarmflora (mikrobiom) producerar enorma mängder av olika ämnen, varav en del av dessa ämnen påverkar människans ämnesomsättning. Man har i flera studier kunnat se kopplingar mellan tarmfloran och risken för diabetes, fetma och åderförkalkning. Det finns alltså ett samband mellan tarmfloran och ämnesomsättningen. Studier har också visat att om man överför tarmflora från smala individer till överviktiga individer så förbättras insulinkänslighetn hos de överviktiga.
Hjärnans betydelse för typ 2 diabetes
Nervsystemet påverkar flera aspekter av ämnesomsättningen. Nervsystemet påverkar frisättning av insulin, glukagon och tillverkning av glukos i levern etc. Hypothalamus är det området i hjärnan som har starkast koppling till dessa aspekter. Detta område är dock tämligen outforskat och kräver mer kunskap innan uttalanden kan göras.
Inflammation och typ 2 diabetes
Personer med övervikt och fetma uppvisar ofta en generell inflammation i kroppen. Detta vet man genom mätningar av proteinerna CRP (C-reaktivt protein), Interleukin-6 (IL-6), TNFa (Tumour Necrosis factor alpha) Dessa proteiner tillverkas vid inflammation och av någon anledning är nivåerna av CRP, TNFa och IL-6 ökade vid typ 2 diabetes och fetma. Detta tyder på att dessa personer har en låggradig och ständigt pågående inflammationi kroppen. Forskning visar att det föreligger inflammation i både bukspottkörteln (pankreas) och andra organ (t ex lever, muskler, fett). Man har också kunnat bevisa att inflammationen är direkt skadlig för beta-cellerna och dessutom orsakar insulinresistens i lever, fett och muskler. Personer med diabetes eller fetma som lyckas genomföra livsstilsförändringar (mer motion och bättre kost) får lägre värden av CRP, TNFa och IL-6, vilket talar för att dessa åtgärder minskar inflammationen som man har i kroppen. Både beta-cellsfunktion och insulinkänslighet förbättras parallellt med att CRP, TNFa och IL-6 sjunker.
Rökning och typ 2 diabetes
Rökning är associerat med ökad risk för typ 2 diabetes (oavsett hur mycket man väger).
Att få typ 2 diabetes under graviditeten
Om man haft graviditetsdiabetes (diabetes som debuterar under graviditeten) så har man ökad risk för att få typ 2 diabetes senare i livet. Kvinnor som haft diabetes under graviditet har visat sig ha sämre beta-cellsfunktion än kvinnor utan graviditetsdiabetes.
Sammanfattning av riskfaktorer för typ 2 diabetes
90% av alla fall av typ 2 diabetes kan förhindras om man upprätthåller en hälsosam livsstil (kost och motion), vilket innebär att BMI måste vara <25 kg/m2. Fysisk aktivitet är mycket gynnsamt och rökning är skadligt.
Bidrar antikroppar till utvecklingen av typ 2 diabetes?
Nej, personer med typ 2 diabetes har inga betydande mängder av autoantikroppar mot beta-celler (ö-cellsantikroppar). Vid typ 1 diabetes, däremot, finns oftast ö-cellsantikroppar (mot strukturer som kallas GAD och IA2A.
Typiska karaktäristika för personer med typ 2 diabetes
De allra flesta som får typ 2 diabetes är 35 år eller äldre. Ju yngre man är när sjukdomen debuterar, desto mer överviktig/fet är man. Personer som utvecklar typ 2 diabetes i 20 års ålder är alltså (som regel) extremt överviktiga. Även om vikten är central för risken att utveckla diabetes så avtar faktiskt betydelsen av vikt när man blir äldre, vilket beror på att beta-cellernas funktion avtar med åldern. Man kan således utveckla typ 2 diabetes utan att vara särskilt överviktig om man är äldre och detta beror på att äldre personer har sämre beta-cellsfunktion och nedsatt insulinkänslighet i kroppen eftersom åldern tagit ut sin rätt.
Den vanligaste och viktigaste typen en av fetma är bukfetma (kallas även central fetma eller abdominal fetma). Bukfetma är det fett som finns runtomkring organen i buken (runt lever, njurar, mage och tarm). Bukfett tycks vara särskilt skadligt för insulinkänslighet och beta-cellerna. Fett under huden (underhudsfett) tycks inte vara lika skadligt.
Personer med typ 2 diabetes tenderar även uppvisa andra störningar, såsom dyslipidemi (höga blodfetter eller på anant sätt rubbade blodfetter [blodfettsrubbning]), hypertoni (högt blodtryck) och eventuellt tecken till njurskada (som man upptäcker genom att mäta mängen proteiner som utsöndras i urinen). Höga blodfetter, högt blodtryck och njurskada är vardera starka riskfaktorer för komplikationer och konstellationen av dessa riskfaktorer kallas Metabola syndromet och detta diskuteras i en separat artikel. Vad beträffar blodfettsrubbningen vid typ 2 diabetes så är det typiskt att man har höga nivåer av triglycerider och låga nivåer av HDL kolesterol (”det goda kolesterolet”). Ju fler riskfaktorer man har desto högre risk för komplikationer.
En del upptäcker sin typ 2 diabetes av en slump, t ex under en hälsokontroll. Andra har haft symptom under en tid. De vanligaste symptomen vid typ 2 diabetes diskuteras nu.
Symtom (symptom) på typ 2 diabetes
Här följer en sammanfattning av symtom på typ 2 diabetes. En mer detaljerad genomgång av alla symtom finns i kapitlet: Symtom (symptom) på typ 2 diabetes.
Symtom på typ 2 diabetes utvecklas oftast långsamt. Man kan ha typ 2 diabetes under många år utan att märka det eftersom symtomen kan vara mycket diskreta. De vanligaste symptomen är som följder:
- Ökad törst och ökad vattenkastning. När man får högt blodsocker så kan njurarna inte spara allt glukos som filteras ut i njurarna och då suger sockret med sig vatten. Man kissar alltså ut mer socker och mer vatten och därför blir man både oftare kissenödg och törstig.
- Ökad hunger. Eftersom insulinet har nedsatt effekt så får kroppens celler mindre socker att använda. Detta leder till att man blir hungrigare.
- Viktnedgång. En del patienter går ner i vikt, trots att de äter mer för att mätta hungern. Detta beror på att insulinets effekt är nedsatt vid diabetes, vilket gör att cellerna inte förbränner socker i lika hög utsträckning. Och när socker inte kan förbrännas då tvingas cellerna förbränna fett, varför man går ner i vikt. Dessutom förlorar man stora mängder glukos i urinen, vilket gör att mängden tillgängligt glukos också minskar.
- Trötthet – Om cellerna inte kan förbränna glukos normalt så kan det uppstå sockerbrist som leder till trötthet och irritation.
- Dimsyn (synen blir dimmig) – Om blodsockret blir väldigt högt så kan vätska i ögats lins sugas ut och då bryts ljuset sämre, vilket leder till dimsyn.
- Dålig sårläkning och upprepade infektioner – personer med typ 2 diabetes får ofta upprepade infektioner och dessutom blir sårläkningen sämre.
- Acanthosis nigricans (mörka hudpartier) – insulinresistens påverkar även huden, särskilt kring armhålor, ljumskar och andra veck. Insulinresistens leder till att dessa hudpartier blir mörkare.
Komplikationer redan vid diagnostillfället
Mellan 20% och 50% av alla som diagnostiseras med typ 2 diabetes har hjärt-kärlsjukdom eller andra komplikationer redan när diagnosen ställs. Bland komplikationerna finns kranskärlssjukdom, hjärtsvikt, albuminuri (onormalt stora proteinförluster via urin, tecken på njurskada), retinopati (skador på näthinnan), neuropati (skador på nerverna). Du kan läsa mer om Komplikationer vid diabetes här.
Andra tillstånd som kan likna typ 2 diabetes
- Alkoholmissbruk kan ibland imitera typ 2 diabetes.
- Typ 1 diabetes kan ibland vara svårt att skilja från typ 2 diabetes.
- Pankreassjukdomar (pankreatit, kirurgiska komplikationer, tumörer)
- MODY (Maturity Onset Diabetes in Young) – Detta är en speciell typ av diabetes där förändring i en enda gen orsakar sjukdomen.
- Steroidbehandling under lång tid leder till diabetes, särskilt hos personer som är överviktiga.
Vad är prediabetes (pre-diabetes)?
Diabetes föregås alltid av pre-diabetes som helt enkelt är ett förstadium till diabetes. Vid pre-diabetes är blodsockret högre än normalt men lägre än vad som krävs för att ställa diagnosen diabetes. Pre-diabetes diagnostiseras genom att man göra en glukosbelastning (man får dricka en stor mängd sockerlösning), eller genom att mäta blodsocker i fasta, eller genom att mäta HbA1c.
Risken för ketoacidos vid typ 2 diabetes
Ketoacidos är ett allvarligt tillstånd som beror på att kroppen inte kan förbränna socker (glukos). Ketoacidos uppstår om insulinkänsligheten är så kraftigt nedsatt att vävnaderna inte kan stimuleras av insulinet. Då kan vävnaderna inte heller förbränna socker och istället tvingas de förbränna fetter som omvandlas till ketoner. Ketonerna är sura och kan leda till grava störningar i kroppens funktion. Ketoacidos förekommer ibland vid typ 1 diabetes men är mycket ovanligt vid typ 2 diabetes. Detta beror på att personer med typ 1 diabetes tillverkar mycket lite eller inget insulin och därför har de hög risk för ketoacidos. För personer med typ 2 diabetes är risken för ketoacidos mycket liten, men det kan icke desto mindre uppstå om insulinresistensen är hög och insulinproduktionen låg. Idag äter allt fler personer med typ 2 diabetes en kost enligt LCHF (low carbohydrate high fat diet) som innebär att mängden kolhydrater i kosten är mycket låg och då stiger risken för ketoacidos. Det skall dock nämnas att risken för ketoacidos är mycket liten vid LCHF, såvida man inte har ett extremt lågt intag av kolhydrater som en del av dieten.
Ska man screena sig för typ 2 diabetes?
30% av alla personer med typ 2 diabetes vet inte att de har sjukdomen. Det är gynnsamt att diagnostisera dessa personer tidigt, vilket endast kan göras genom screening. Tidigt diagnos innebär att behandlingar och andra åtgärder kan startas tidigare och därmed minskar man risken för framtida komplikationer. Det är till och med möjligt att förhindra progress från pre-diabetes till diabetes genom aggressiva insatser (kost, motion, läkemedel).
Om man är 45 år eller äldre och är överviktig eller fet så bör man undersöka sitt blodsocker. Detta är särskilt viktigt om någon i familjen har typ 2 diabetes (särskilt förstagradssläktingar). Vidare skall personer som inte är från Europa (särskilt personer från Afrika, Mellanöstern och Asien) screenas tidigt eftersom dessa har hög risk för typ 2 diabetes.
Referenser
McCombie et al: Beating type 2 diabetes into remission. British Medical Journal 2017



Det bästa och mest omfattande jag har läst om Diabetes Typ 2.
Hej!
Jag har precis fått reda på att jag har Diabetes Typ 2. Jag kollar mitt glukosvärde flera gånger om dagen och undrar därför om det inte finns någon färdig Excel-fil jag kan ladda ner och spara min information. Dom jag har hittat hittills känns inte helt användbara.
Har inte hunnit läsa allt, men verkar precis som om jag kommer att få svar på mina frågor