Fetma (obesitas) och övervikt: orsaker, risker och diabetes
Vad är fetma och övervikt?
Fetma (obesitas) är en sjukdom som drabbar miljontals individer runtom i världen. Fetma och övervikt är tillstånd som är förknippat med ökad risk för allvarliga åldersrelaterade sjukdomar som hjärt-kärlsjukdomar, typ 2 diabetes, högt blodtryck, förhöjda blodfetter, nedsatt sockertolerans, leverförfettning, obstruktiv sömnapné, cancer och flera andra sjukdomar.
Befolkningsstudier uppskattar att förekomsten av fetma och övervikt fortsätter att stiga bland alla samhällsklasser, etniska grupper, åldersgrupper och hos båda könen. Världshälsoorganisationen (WHO) uppskattar att 1.9 miljarder människor lider av övervikt och ca 650 miljoner av dessa lider av fetma.
I den här artikeln kommer vi diskutera olika begrepp som är viktiga att känna till. Världshälsoorganisationen (WHO) har tagit fram internationella mått på övervikt och fetma som kallas BMI (Body mass index). Måttet bygger på förhållandet mellan längd och vikt. Du kan räkna ut ditt BMI genom att dividera din kroppsvikt i kilo med sin längd i meter i kvadrat.
Exempel: en person som väger 75 kg och är 1.70 meter lång har alltså ett BMI på 26 kg/m2 (75 kg / (1.70 x 1.70) = 26 kg/m2).
Orsaker till övervikt och fetma
En enkel förklaringsmodell till utvecklingen av fetma och övervikt är att det råder en obalans mellan intaget av kalorier och förbrukning av kroppens energi, men enligt denna modell är fetma resultatet av låg fysisk aktivitet (stillasittande livsstil) och överkonsumtion av livsmedel med höga energihalter, i verkligheten är de biologiska mekanismer bakom utvecklingen av fetma mer invecklade.
Riskfaktorer
Flera faktorer samspelar vid utvecklingen av fetma, exempelvis socioekonomiska faktorer (inkomst, utbildning och civilstånd), stress, sömnbrist, psykisk sjukdom, stigande ålder, etniskt ursprung samt faktorer som miljö, personlighetstyp, matvanor och ärftlighet (genetik).
Basalmetabolism och energibalans
Basalmetabolism är antalet kalorier som din kropp förbränner för att producera energi åt kroppen, även när du sover. Denna energi används för att stödja flera livsviktiga funktioner och organ i kroppen, samt för att att upprätthålla kroppstemperaturen.
Termogenes
Vi människor förbränner våra fettdepåer olika fort i kroppen. Vi har dessutom olika bra förutsättningar att omvandla överskottsenergi till kroppsvärme (termogenes), kroppens förmåga att producera värme har en stor betydelse för hela metabolismen. Det finns tre varianter av termogenes i kroppen.
- Träningsrelaterad termogenes
- Icke-motionsrelaterad termogenes
- Dietinducerad termogenes
Basalomsättning (Basic metabolic rate)
Din kropp behöver också energi konstant för att säkerställa att du har rätt mängd vätskor och väsentliga substanser för metabolism. Till exempel kan dina nerver och muskler inte fungera utan en specifik koncentration av två viktiga mineraler som heter kalium och natrium (elektrolyter). Övervakning och reglering av dessa två mineraler står för cirka 20 till 40 procent av den energi som används när du vilar, enligt Linus Pauling Institute.
Flera faktorer påverkar din basalmetabolism. Vissa människor har en högre ”metabolisk takt” tack vare sina gener. Muskler bränner tre gånger mer kalorier än fett, även när du sover, så andelen muskler jämfört med fett förändrar din metaboliska takt. Ålder gör skillnad eftersom kroppen förlorar muskelmassa med åldrande (sarkopeni), vilket minskar metabolismen.
När du inte konsumerar tillräckligt mycket kalorier för att stödja dina minsta energibehov, sänker din metabolism med upp till 30 procent. En feber ökar kroppens metaboliska hastighet med 7 procent för varje 0,5 grader Celsius över normal kroppstemperatur. När sköldkörteln inte producerar rätt mängd hormoner kan metabolismen sjunka med 30 till 40 procent.
Du kan beräkna din basala metabola hastighet genom att följa en formel baserad på längd, vikt och ålder, men det ger bara en uppskattning. För att få den exakta hastigheten måste du överväga alla dina individuella faktorer, använda specialutrustning och få mätningar under strikta förhållanden, till exempel efter en god natts sömn och medan du fastar.
Den basala metaboliska hastigheten står bara för cirka 70 procent av de kalorier som används av din kropp. Den totala mängd energi du bränner bestäms av din basala metaboliska hastighet plus den mängd fysiska aktivitet som du utöver och kalorierna som brinner när du smälter mat och absorberar näringsämnen.
Body mass index (BMI)
BMI är det vanligaste antropometriska mätinstrumentet men samtidigt rätt bristande. BMI är en grov uppskattning av fettmängden och urskiljer inte mellan olika sorter av fett, fettlokalisation, fettmassa och fettfri kroppsmassa (lean body mass).5 BMI bör därför inte användas för att uppskatta BMI hos kroppsbyggare eller elitidrottare.
För personer som är äldre än 70 år verkar ett högre BMI vara förknippat med lägre risk för sjukdomar. BMI används inte för barn, istället används ett mått som heter ISO-BMI, där man förutom vikt och längd även tar hänsyn till barnets ålder och längdtillväxt.
Två viktiga faktorer som inte inkorpereras i BMI är ålder och kön. Den huvudsakliga anledningen till att BMI används i kliniska sammanhang är troligtvis för att BMI är enkelt att mäta och har därför använts i stora internationella forskningsstudier.
Ett BMI som ligger mellan 18.5 – 25 kg/m2 räknas som normalviktig, ett lågt BMI som är mindre än <18.5 kg/m2 är inte heller hälsosamt och kallas för undervikt. BMI mellan 25 – 30 kg/m2 räknas som övervikt, BMI som ligger över >30 kg/m2 räknas som fetma och svår fetma anses föreligga när BMI ≥ 40 kg/m.2,6
Olika mätmetoder som uppskattar mängden kroppsfett
Vissa läkare menar att man bör komplettera BMI med midjemått som är en annan markör för fetma och övervikt. Midjemått är en bättre markör för att avgöra om fettmassan utgörs av visceral- eller subkutan fetma.7 Som tidigare nämnt är visceral bukfetma, dvs den som omger bukorganen, mer farlig än den subkutana fetma som är placerad under huden.
Ett högt midjemått talar för att personen har en betydande andel visceral fetma som ligger kring våra viktiga bukorgan och utöver sina metabola effekter på dessa organ från ett närmare avstånd, troligtvis är även fettcellerna som befinner sig i buken mer metabolt aktiva än fettcellerna under huden.
Flera olika metoder har utformats och för att bedöma om en individ har ohälsosamma mängder av kroppsfett och om det befinner sig på särskilt farliga lokalisationer. Dessa är bland annat baserade på antropometri och bioelektrisk impedansanalys (BIA) som är en metod där man mäter hur mycket ström som passerar genom kroppen med olika mätverktyg för att uppskatta mängden av muskelmassa, fett och skelett i procentenheter. Alla dessa vävnader har olika uppbyggnader och därför passerar ström olika fort genom vävnaderna, detta registreras och mäts för att avgöra vad kroppen består av. Andra metoder heter exempelvis densitometri (DXA, bentäthetsmätning) och det finns fler avancerade metoder som är baserade på röntgenbilder.2-4
Vilka faktorer reglerar din kroppsvikt?
För att beskriva de faktorer som reglerar kroppsvikt så förenklar vi först modellen genom att beskriva tre huvudsakliga faktorer nämligen energiintag, energiutgifter och hur kroppen lagrar fett. Dessa system samspelar oavbrutet och regleras av flera organ i kroppen, bland annat regleras detta av hjärnan och våra hormoner.1
Ett dussintals faktorer påverkar de ovannämnda processerna, exempelvis miljö, sömnbrist, skiftarbete, temperatur, kost, fysisk aktivitet, genetik, tarmens bakterieflora (microbiota), droger, ämnen som påverkar hormoner och den period då fostret växer i livmodern (embryonala perioden).
En utmaning med befolkningsstudier som avser att undersöka effekten av fetma och övervikt är den rådande heterogeniteten hos individer med fetma runtom i världen.
Fettvävnad fördelar sig på olika delar av kroppen och kan delas in olika grupper beroende på lokalisation och karaktäristik. Fettansamling under huden kallas för subkutant fett och förekommer oftast runt höft och lår, subkutant fett är det som syns på utsidan av kroppen och är vanligare hos kvinnor.
Olika varianter av kroppsfett
En annan variant av fett är visceralt fett som ansamlas kring vitala bukorgan, exempelvis lever, magsäck, bukspottskörtel och tarmar. Bukfetma (visceral fetma) är vanligare hos män och tenderar att vara mer ohälsosam, särskilt för utvecklingen av hjärt-kärlsjukdomar, typ 2 diabetes och metabola syndromet.
En tredje variant av fett är ektopiskt fett som ansamlas kring våra blodkärl, hjärtat och andra organ där deras höga metabola aktivitet har en negativ inverkan på organet som de omger. Olika faktorer påverkar utvecklingen och förflyttning av fettceller.
Den rådande hypotesen är att vid positiv energibalans, dvs att kroppen får mer energi än vad den gör av med, så ansamlas fettvävnaden först under huden (subkutant fett), när det metabola tillståndet förvärras och energinivåerna blir för höga samt att utrymmet under huden blir otillräcklig för fettcellerna så förflyttar de mest metabolt aktiva fettcellerna till andra delar av kroppen, troligtvis till buken först och blir då till visceral bukfetma, somliga tror att de mest metabolt aktiva fettcellerna från den viscerala bukfetma sedan förflyttar sig till blodkärl och hjärta där det blir till ektopiskt fett. De faktorer som aktiverar dessa processer är i dagsläget okända.
Sambandet mellan fetma och miljö
Kroniska sjukdomar och fetma framträdde som ledande hälsoproblem först under detta århundrade, troligtvis på grund av flera faktorer, exempelvis urbanisering, ohälsosam kost, raffinerade kolhydrater, stillasittande livsstil, minskad fysisk aktivitet, stress, exponering för kemisk förorening och sömnbrist.
Smittsamma sjukdomar, som var den främsta orsaken till förtida död under 1900-talet, existerar numera inte i samma utsträckning i utvecklade industriländer och studier visar att livslängden har ökat med nästan 30 år sedan 1900-talet.
Det finns flera faktorer som resulterar i positiv energibalans och viktuppgång, under de senaste decennierna har ökad tillgång till föda, ökad konsumtion av mat per hushåll, mindre fysisk aktivitet och mer stillasittande aktiviteter lett till en kraftig utvecklinga av fetma och övervikt.
I USA uppskattar myndigheter att näringsinnehållet i födan har förändrats dramatiskt de senaste årtiondena. I dagsläget äter personer i västerländer mer kolhydrater och fett än vad vi någonsin gjort tidigare, läskdrycker och större matportioner bidrar även till den växande fetmaepidemin. Flera läkemedel har dessutom viktökning som biverkan, framför allt läkemedel mot psykiatriska sjukdomar, däremot utgör dessa fall en minimal andel av fetmaepidemin.
Samtidigt har utvecklingen av industrialiserade samhällen bidragit till en minskning av dödligheten för flera olika sjukdomar, exempelvis infektionssjukdomar. När förekomsten av infektionssjukdomar minskade så ökade den förväntade livslängden och istället steg förekomsten av åldersrelaterade sjukdomar, dessa kallas nu för kroniska sjukdomar, så som cancer, hjärt-kärlsjukdomar, typ 2 diabetes, demens och fetma.
Kroppens energiomsättning
Vi människor har olika tillvägagångsätt för att reglera kroppsvikt och energinivåerna över långa- och korta tidsperioder. Detta lyckas kroppen med trots ständiga variationer i antal kalorier som vi konsumerar och mängden energi som vi spenderar. Vår arvsmassa och miljö interagerar i ett komplext system som reglerar flera olika fysiologiska processer i kroppen.8,9 De organ som är inblandade i detta system är hjärnan, bakteriefloran i mag-tarmkanalen, fettvävnaden, magsäcken, bukspottskörteln och andra hormonella organ.9
Hjärnan reglerar ämnesomsättning och energibalans i kroppen
De områden i hjärnan som reglerar dessa mekanismer är framförallt två regioner som heter hypotalamus och hippocampus på medicinskt språk. Även andra områden i hjärnan deltar i regleringen av energibalans men gör detta genom att registrera och modifiera hedoniska minnen av olika livsmedel, den här procesen ger upphov till positiva- och negativa minnen som är förknippade med olika livsmedel.9 Hypothalamus har som uppgift att skicka signaler via det ofrivilliga nervsystemet (autonoma nervsystemet) men även via hormoner för att upprätthålla energibalans.
De signaler som skickas ut reglerar ämnesomsättningen i organ som hjärta, njure, lever, fettvävnad, skelettmuskulatur och bukspottskörteln. Ett hormon som kallas Leptin tros vara ansvarig för initiering och reglering av detta signaleringssystem i hypotalamus. Vid fetma och typ 2 diabetes blir kroppen sämre på att registrera energinivåerna i kroppen och signalera dessa nivåer till hjärnan, en starkt bidragande faktor till försämrad kontroll av energinivåer är insulinresistens. Kroppen uppfattar inte att reserverade energinivåer är väldigt höga och fortsätter därför att ansamla överskottsenergi som fettvävnad.
Forskning visar att muterade varianter av hormonet Leptin kan orsaka kraftig fetma och är till viss del behandlingsbart med injektioner av hormonet Leptin (Myalept, metreleptin). Däremot har majoriteten (>95%) av individerna med fetma och typ 2 diabetes inga muterade varianter av hormonet Leptin utan snarare förhöjda nivåer av Leptin (hyperleptinemi), forskning visar att individer med övervikt, fetma och typ 2 diabetes har nedsatt känslighet för Leptin i fettvävnad och hjärnan, precis så som när kroppen utvecklar insulinresistens.
Därmed utgör leptinresistens i fettvävnad, hjärna och andra organ, precis som insulinresistens en central faktor i utvecklingen av fetma och typ 2 diabetes. Minskat födointag eller ökad fysisk aktivitet leder till en negativ energibalans och en kaskad av kompensatoriska mekanismer som bevarar vitala funktioner men förbränner (oxiderar) lagrad energimassa, framförallt fettvävnad för att upprätthålla kroppens energibehov.10
Kroppens förmåga att spara energi i form av fettvävnad eller sockerdepåer i muskelceller och andra organ visar sig vara annorlunda hos personer med övervikt och fetma, vissa studier menar att fetma är förknippat med förstärkt förmåga att konservera kroppens överskottsenergi.
Negativ energibalans
Forskningsstudier har visat att personer med negativ energibalans upplever flera positiva fysiologiska processer i kroppen även om det inte framgår lika tydligt på kroppsvikten. Negativ energibalans innebär som tidigare nämnt att kroppen konsumerar mer energi än vad vi förser kroppen med, detta resulterar i nedbrytning av fettvävnad och sockerdepåer för att förse kroppen med energi.11
De fysiologiska förändringar som uppstår i olika organ bland annat hjärnan under viktförlusten kvarstår även under tiden som individen bibehåller viktminskningen, det är oklart vad implikationen för dessa mekanismer är hos individer som inte längre har överdriven fettmassa. De fysiologiska och metabola förändringar som uppstått liknar inte det som ses hos individer som aldrig varit överviktiga.11
Förekomst av fetma och övervikt
Enligt WHO lider snart 2 miljarder vuxna individer av fetma eller övervikt, av dessa beräknas ca 650 miljoner lida av fetma. Ett antal studier visar att fetma är vanligare hos kvinnor medan övervikt är vanliga hos män, andra studier har observerat likvärdiga förhållanden. Studier från USA visar att afro-amerikaner har högre förekomst av svår fetma jämfört med andra etniciteter.12 Asiatiska populationer har i genomsnitt lägre BMI än kaukasier från västerländerna, men asiater har större benägenhet att utveckla den farliga varianten av bukfetma (visceral fetma) vilket bidrar till att de utvecklar typ 2 diabetes vid lägre BMI nivåer jämfört med individer från västerländer.13
Hur vanligt är fetma och övervikt?
Förekomsten av fetma har ökat gradvis sedan 1970 och år 2030 uppskattas att ca 3.3 miljarder människor kommer att ha BMI > 25 kg/m2 eller högre.14,15 I flera länder utöver Nordamerika och Europa så tros antalet vuxna med fetma och övervikt att överstiga antalet vuxna med normal vikt. Studier visar att negativa hälsoeffekterna av fetma utgör ett större hot för folkhälsan än hunger och undernäring. Flera trendanalyser för övervikt och fetma hos minderåriga i Nordamerika och Europa demonstrerade att förekomsten (prevalensen) av fetma stabiliserats senaste åren, men antalet med barnfetma är fortfarande för många.Vilka faktorer påverkar individens metabolism (metabolic imprinting)
Betydelse av fetma under barnaåren
Hos alla individer existerar kritiska perioder under barnaåren och tonårsperioden som till viss del avgör utvecklingen av fettvävnad samt dess framtida egenskaper och öde. Metabolisk prägling (metabolic imprinting) är den programmering som varje individs ämnesomsättning (metabolism) genomgår under fosterutvecklingen och barnaåren.16 Dessa genetiska (samt epigenetiska) förändringar har permanenta inflytanden på framtida sjukdomsrisk och hälsa. Forskning visar att överdriven viktuppgång hos modern under graviditeten (prenatala perioden). Kraftiga förändringar i kroppsvikt under de första 20 veckorna av graviditeten har visat sig vara särskilt viktig för utveckling av övervikt hos barnet i tonåren.
Födelsevikt är en användbar surrogat markör för fosternäring, både övernäring och undernäring under fostrets liv kan leda till fetma senare i livet.17,18 En hög födelsevikt har förknippats med högre risk för fetma, medan en låg födelsevikt har förknippats med större andel kroppsfett, oberoende av BMI samt mer visceral bukfetma i vuxenåren.19
Hos spädbarn har man observerat att en snabb viktökning ökar risken för övervikt senare i livet. Den näring som konsumeras av modern under graviditeten och under amningsperiod kan orsaka metabola komplikationer för barnet i framtiden.20 Längre amningsperiod har associerats med lägre risk för övervikt senare i livet,21 orsaken till detta är okänd.
Ungdomsåren är en utvecklingsperiod som är särskilt känslig eftersom att hormonella förändringar leder till snabbare tillväxt av olika organ och flera andra kroppsvävnader som leder till bland annat kraftigare produktion av fettvävnad. Forskning har även visat att åldersdebuten för puberteten kan påverka risken för fetma, att infalla i puberteten i tidig ålder är associerat med fetma senare i livet.22
Riskfaktorer
De viktigaste drivkrafterna för den plötsliga fetmaepidemin är stort födointag och stillasittande livsstil. Som vi tidigare nämnt orsakar positiv energibalans under en längre period till viktökning.
Genetik om fetma, övervikt och diabetes
Sökandet efter specifika gener som orsakar fetma har resulterat i identifiering av olika gener som är starkt associerade med utveckling av fetma och övervikt. Mutationer i en gen som heter MC4R leder till rubbad mättnadskänsla och aptitnivåer, mutationen i den här genen står för 2-5 % av fetmaepidemin och orsakar kraftig fetma i tidig vuxenålder. Genen är ansvarig för att skapa ett protein som heter melanokortin-4 receptorn, proteinet finns i den del av hjärnan som kallas hypotalamus men även i fettvävnaden.
En annan känd gen som är associerad med fetmautveckling är FTO-genen som ibland genomgår mutationer, mutation i denna gen orsakar i sin tur överuttryck av två intilliggande gener (IRX3 och IRX5) i vår arvsmassa, mutationer i dessa två gener uppstår alltså sekundärt till mutation i FTO-genen, det är alltså generna IRX3 och IRX5 som bidrar till fetmautvecklingen.
Människokroppen har tre olika typer av fettceller, dessa fettceller är döpta efter deras utseende i mikroskop och kallas därför för vita, bruna och beiga fettceller. Vid överaktivering av dessa gener omvandlas bruna fettceller (brown adipocytes) till en mer ogynnsam sort av fettvävnad, nämligen vita fettceller (white adipocytes). Antalet bruna fettceller (brown adipocytes) minskar och kroppen blir av med sin förmåga att förbränna energi genom att producera ”biologisk värme” som håller kroppen varm (termogenes), kroppen blir dessutom sämre på att hantera förhöjda nivåer av blodfetter (lipider).
Individer med normalvikt och övervikt har en större andel vita fettceller än bruna, det var rätt nyligen som man upptäckte att vuxna individer ens har bruna fettceller. Individer med mutationer i dessa gener utgör en liten minoritet av alla individer med fetma, vilket förklarar varför den rådande fetmaepidemin inte beror på förändringar i arvsmassan (genetik). Det är mer troligt att fetma resulterar från en interaktion mellan gener som gör en mer mottaglig för utvecklandet av fetma och olika livsstils faktorer.
I text stycket nedan beskriver vi mer ingående sambandet mellan vår arvsmassa (genetik) och dessa sjukdomar.
En bra diet
En högkvalitativ diet definieras som en balanserad kost av ämnen där 10-20% av energi erhålls från proteiner, <30% från fett och 50-55% från kolhydrater, dieten minskar risken för utveckling av fetma och viktökning. Konsumtion av frukt, nötter, grönsaker, fullkorn och yoghurt bidrar till positiva metabola förbättringar och viktnedgång. Konsumtion av sockerdrycker, chips, pommes frites, bearbetat kött, kommersiellt bakade varor, transfetter, raffinerad korn, snabba kolhydrater och tillsatta sockerarter är associerat med viktökning och utveckling av typ 2 diabetes.
Studier har visat att användning av komplexa kolhydrater (kolhydrater som tar lång tid att bearbeta, t ex kornbröd, spannmål och grönsaker) och hälsosam föda med lågt glykemiskt index (GI, ett mått på livsmedlets effekter på blodsockervärden) minskar risken för fetmautveckling.23
Komplikationer relaterade till fetma och övervikt
Fetma är kopplat till flera sjukdomar och tillstånd men de sjukdomsområden som studerats flitigast för personer som lider av fetma och övervikt är hjärt-kärlsjukdomar och metabola sjukdomar som exempelvis nedsatt insulinkänslighet (insulinresistens), metabola syndromet och typ 2 diabetes. I dagsläget undersöks även sambandet mellan fetma och andra sjukdomar som cancer, psykisk hälsa och kognition.25,26
Forskning om komplikationer relaterade till fetma
Epidemiologisk forskning om fetma-relaterade komplikationer är begränsad av flera anledningar. En svårighet som uppstått i internationella studier har varit att definiera personer med ”normal vikt” (referensgruppen). Riktlinjer menar att BMI 18,5-25 kg/m2 är förenligt med lägst risk för fetma-relaterade komplikationer.
En metaanalys studerade material från 189 olika länder (totalt 4 miljoner individer inkluderades) där BMI mellan 20-25 kg/m2 var associerat med lägre risk för död medan individer med BMI <20 kg/m2 hade högre risk för prematur död.27 Flera internationella studier som undersöker sambandet mellan fetma och risken för allvarliga komplikationer inkluderar individer från alla kontinenter, dessa studier visar upprepade positiva associationer mellan fetma och åldersrelaterade sjukdomar.
Dessa komplikationer utvecklas eftersom att personer med fetma till slut utvecklar insulinresistens, högt blodtryck (hypertoni), förhöjda blodfetter (hyperkolesterolemi), metabola syndromet och typ 2 diabetes. En annan fruktad komplikation som är associerad med fetma och övervikt är inflammation.
Fettvävnad har en unik förmåga att producera molekyler som attraherar immunförsvaret och på så vis orsakar fetma en förhöjd inflammation i kroppen. Inflammation är oerhört viktig vid olika biologiska processer men den låggradiga inflammation som uppstår vid fetma leder troligtvis till hjärt-kärlsjukdomar, cancer, demens, typ 2 diabetes och flera andra åldersrelaterade sjukdomar.
En annan metaanalys som baserades på material från 195 länder studerade förändringar i insjuknandet av hjärt-kärlsjukdomar under 25 års tid, studien visade att fetma var associerat med 70 % ökad risk för hjärt-kärlsjukdomar och 60 % av de individer som dog i hjärt-kärlsjukdomar var åtminstone överviktiga.28 En intressant studie demonstrerade att kraftiga fluktuationer i BMI var förknippat med ökad risk för kranskärlsjukdom.29
Bakomliggande biologiska mekanismer till fetma
Som tidigare nämnts avgörs kroppsvikt och fetma genom ett komplicerat samspel mellan genetik, miljö och psykosociala/socioekonomiska faktorer som inverkar på födointag, energiförbränning och fettansamling genom flera fysiologiska processer.
Hur arvsmassan påverkar utvecklingen av fetma
Forskare har undersökt sambandet mellan arvsmassan och BMI, några studier menar att ärftlighet står för 40–70% av en individs BMI. Det existerar elva sällsynta mutationer som är förknippade med utvecklingen av fetma. Två exempel är mutationer i den del av arvsmassan som är ansvarig för produktion av hormonet som heter Leptin, mutationer i denna del av vårt DNA leder till felaktig produktion av hormonet. Som tidigare nämnt finns en annan känd gen som är associerad med fetma, detta protein heter melanokortin-4-receptorn (MC4R).
MC4R är den vanligaste orsaken till ”genetisk” fetma och finns hos 2-5% av barnen med svår fetma.9 Fetma och typ 2 diabetes är sjukdomar som beror på mutationer i flera gener (polygen mutationer).9
Metoder som används för att studera vår arvsmassa
Hittills har forskare identifierat mer än 300 lokalisationer i vårt DNA som är associerade till fetma, dessa lokalisationer kallas loci på medicinskt språk. Den forskningsmetod som används för att studera gener som är associerade med fetma kallas GWAS (genome wide association studies).
Numera används även andra metoder som heter WES (exome sekvensering), med WES sekvenseras enbart proteinkodande delar av DNA vilket gör det möjligt att identifiera nya molekylära mål och förbättra prediktionsförmågan för framtida komplikationer och behandlingssvar.
Dessutom kan miljön inverka på uttrycket av gener utan modifieringar av generna, detta kallas epigenetiska förändringar (EWAS, epigenetic wide association studies) har kapaciteten att visa hur exponering till olika miljöer kan påverka ämnesomsättningen i framtiden.30
Genom att studera genetiska olikheter mellan individer med fetma och normalvikt kan forskare hitta unika genetiska förändringar som förhoppningsvis leder till ökad förståelse om biologiska mekanismer som orsakar utvecklingen av fetma, förhoppningsvis leder detta till nya metoder för behandling och förebyggande av fetma.
Forskning om särskilda fetmaformer där enskilda mutationer (singelmutationer) är orsaken till fetmautveckling har genererat oerhörd kunskap om biologin bakom obesitas. Genom att identifiera enstaka mutationer som är kopplade till obesitas och därefter kartlägga de molekylära konsekvenserna av mutationen av den enskilda genen så ökar vår förståelse om obesitas och bakomliggande orsaker, även om en liten andel av alla med fetma har dessa mutationer.
Att studera singelmutationer var en av de första forskningsstrategierna för att studera ärftliga varianter av fetma. Resultaten visade att gener som kodar hormonet Leptin (Lep) och dess molekylära receptor (Lepr), proteinerna Melanocortin 4 receptorn (MC4R) och pro-opiomelanocortin (POMC) reglerar kroppsvikt genom att påverka viktiga funktioner i hjärnan som mättnadskänsla och aptit.
Den första genen som GWAS forskning identifierade var den omtalade FTO genen.31,32 Vi börjar gradvis förstå hur FTO genen reglerar fetma genom reglering av aptit, termogenes (värmeutveckling i våra celler), transformation från vita fettceller (white adipocytes) till beige fettceller (beige/brown adipocytes), processen leder till en förändring från vita fettceller till bruna fettceller, processen kallas adipocyt browning.
Bruna fettceller är de som har flera hälsofrämjande funktioner och som utgör en liten andel av vår totala fettmassa. Som tidigare nämnts orsakar mutationer i FTO-genen överuttryck av intilliggande generna IRX3 och IRX5.33 GWAS har utöver FTO genen identifierat flera andra genvarianter som är kopplade till fetma, BMI och waist-to-hip ratio (WHR). 34,35
Vårt DNA är känslig för förändringa i miljön och olika faktorer i miljön kan påverka hur våra gener uttrycks, den här modifieringen av arvsmassan kallas för epigenetiska förändringar på medicinskt språk. Dessa förändringar kan ärvas vidare.
Epigenetiska förändringar varierar i kroppens celler, vävnader och under olika tidsperioder, detta gör det extra svårt att studera epigenetiska förändringar. Epigenetiska studier har inte kunnat påvisa att de förändringar som sker i vissa gener är orsaken till utveckling av fetma, det är möjligt att dessa förändringar är en konsekvens av fetma.36
Fettvävnad
Kroppen består av två typer av fett, vit fettvävnad (white adipose tissue) och brun fettvävnad (brown adipose tissue), dessa två fettvävnader har en viktig roll i övervakandet och regleringen av kroppens energibalans.37
Brun- och beige fettvävnad
Det existerar även en tredje typ av fett som kallas beige fettceller (beige adipocytes), dessa efterliknar bruna fettceller till viss del men finns mer fördelad bland vit fettvävnad till skillnad från bruna fettceller som är lokaliserad kring särskilda regioner, t ex under våra nyckelben och skulderblad.
Bruna- och beiga fettceller har en unik förmåga att utveckla värme genom att producera bio-energi. Det är framför allt bruna fettceller som producerar mest kroppsvärme (termogenes). En anledning till detta tros vara ett protein som heter UCP-1 som existerar i väggen (membranet) på den struktur i cellen (organell) som är ansvarig för att producera energi (mitokondrierna). Detta proteinet finns i större utsträckning i vita, beiga men framförallt bruna fettceller.
Den bruna fettvävnaden verkar ha en förmåga att förbränna större mängder energi än vita fettceller, dvs. att bruna fettceller bidrar till energiutgifterna genom att öka kroppens temperatur. Flera biologiska reaktioner i kroppen kräver optimal förutsättningar för att aktiveras och fungera riktigt. Det finns rikligt med brun fettvävnad hos nyfödda barn och detta är lokaliserat kring nyckelbenen, hjärta, njurarna, den stora kroppspulsådern (aorta), bukspottskörtel (pankreas) och luftrören.
Antalet bruna fettceller minskar med åldern men existerar i små mängder även hos äldre individer. Hos människor har man upptäckt att stigande nivåer av brun fettvävnad är associerat med lägre nivåer för BMI (negativ korrelation) men dess betydelse för utvecklingen av fetma är fortfarande okänd. Forskare hoppas att en dag kunna aktivera bruna fettceller via läkemedel för att öka termogenesen och på så vis skapa en negativ energibalans och viktnedgång.
Det är fortfarande okänt vad överaktivering av dessa fettceller hade inneburit hos människor men kraftig aktivering av kroppens energiproduktion kan troligtvis orsaka en del komplikationer.
Vit fettvävnad
Människor har mest vit fettvävnad (white adipose tissue), och eftersom fett anses vara kroppens största hormonella organ, fast somliga menar att cellerna som beklär blodkärlens inre vägg är kroppens största hormonella organ (endotel celler). Den vita fettvävnaden utsöndrar flera bioaktiva substanser som på medicinskt språk kallas adipocytokiner och adipokiner, detta är biologiska signalämnen som bland annat leder till låggradig inflammation i hela kroppen.
Studier har även visat att lokalisationen av fettvävnaden är avgörande för hur aggressiv den metabola sjukdomen är, många individer ackumulerar subkutan fettvävnad (subcutaneous adipose tissue) som finns under vår hud och visceral fettvävnad (visceral adipose tissue) som finns kring våra bukorgan framförallt kring lever och bukspottskörtel.
Vad är ektopiskt fett?
En tredje variant av fettceller hamnar upp kring viktiga organ i kroppen så som hjärta, njure, lever och blodkärl, detta fett kallas för ektopiskt fett och tros vara mer bioaktivt än subkutan och visceral fett. Forskare tror att det ektopiska fettet producerar mer energi (högre metabol aktivitet) kring dessa strukturer vilket leder till att åldersrelaterade sjukdomer är mer förekommande i dessa organ. Ektopiskt fett har fått sitt ord från att fett lägger sig på fel ställen.
Ektopiskt fett bildas när volymen av subkutan fettvävnad överstiger kroppens kapacitet att lagra fett under huden vilket tros resultera i migrering av subkutana fettceller med höga halter fria fettsyror (triglycerider) till andra vitala organ.
Metabola och fysiologiska effekter hos fettvävnad
Fettceller syntetiserar många hormoner och proteiner som påverkar kroppen, studier visar att det finns en tydlig korrelation mellan total fettmassa och den hastighet som proteiner och hormoner frisätts från fettceller. Fettcellerna utsöndrar proteiner som har särskilda egenskaper, dessa bidrar bland annat till aktivering av inflammationssystemet, en särskild typ av inflammatoriska celler som heter makrofager aktiveras och attraheras till fettvävnaden.
När dessa celler väl attraheras till fettvävnaden tros de påverka fettvävnaden, en högre andel inflammatoriska celler i fettvävnad är associerad med en kraftigare inflammation.
Fettceller utsöndrar en särskild typ av proteiner som heter adipokiner vars funktion är att attrahera inflammatoriska celler till området. Inflammationen som ses vid övervikt och fetma kan bidra till insulinresistens, hjärt-kärlsjukdomar och flera andra riskfaktorer för hjärt-kärlsjukdomar.
Förbränning av särskilda fetter (triglycerider) i fettceller leder till frisättning av fria fettsyror (FFA), triglycerider transporteras ut i blodet till olika celler och vävnader där de är metaboliskt användbara. Koncentrationen av fria fettsyror i blodet är förhöjd hos individer med fetma och mängden triglycerider i blodet reflekterar den förstorade fettmassan hos dessa individer.
Ackumulering av slaggprodukter från fettmetabolism (e.g ceramides) är i själva verket toxiska biprodukter som ansamlas i fettcellerna och leder till fettförgiftning (lipotoxicitet), en ohållbar miljö uppstår i cellen (cellulär dysfunktion) vilket leder till att cellen till slut går under, ett fenomen som kallas programmerad celldöd eller apoptos.
Förhöjda nivåer av blodfetter (fria fettsyror), inflammatoriska signaleringsämnen (adipokiner) och fettförgiftning (lipotoxicitet) i insulinkänslig vävnad (skelettmuskulatur, lever, fettvävnad och beta-cellen) bidrar till utvecklingen av det som kallas insulinresistens vilket innebär försämrad signalering och signaleringssvar när celler och olika vävnader exponeras för hormonet insulin som är avgörande för människans ämnesomsättning. Bedömning av fetma
BMI är inte helt optimal som mätverktyg för total fettmassa och urskiljer inte mellan subkutan fettvävnad och bukfetma, däremot är BMI en mycket stark prediktor för kardiovaskulär risk och enkel att beräkna, därav baseras i princip alla kardiovaskulära-metabola studier på BMI som klassificering för graden av fetma.38
Först när vi inkluderar kvoten mellan midja och stuss (WHR, waist-to-hip ratio) och midjemått så kan vi bedöma om bukfetma (visceral fetma) eller subkutan fetma (under huden) föreligger.
Antropometriska faktorer som ”waist to hip ratio” och ”waist length” förstärker ytterligare vår förmåga att förutsäga risken för framtida kardiovaskulär sjukdom. Vid bedömning av fetma bör läkare även kontrollera blodtryck, blodfetter (lipidstatus), faste-glukos (fP-glukos) och långtidssocker (HbA1c).
Mer avancerade diagnostiska metoder baseras på bilddiagnostik, t ex densitometri (DXA, bentäthetsmätning) och andra röntgen metoder, dessa metoder används primärt i forskningssammanhang.
| Tabell 1. Midjemått och risk för fetmarelaterade komplikationer enligt WHO. | ||
| Ökad risk | Påtagligt ökad risk | |
| Kvinnor | ≥ 80 cm | ≥ 88 cm |
| Män | ≥ 94 cm | ≥ 102 cm |
Förebyggande faktorer mot fetma
Hälsosam kost (DASH dieten, Medelhavskost, RESMENA dieten och LCHF) och fysisk aktivitet skapar oftast en negativ energibalans som leder till viktnedgång. Personer med fetma bör påbörja livsstilsförändringar så tidigt som möjligt, studier indikerar att vi kan börja så tidigt som under graviditeten.
Forskning på gravida kvinnor med diabetes visar att ökad fysisk aktivitet, förbättrad kost, bättre blodsockerkontroll och rådgivning för medicinsk behandling mot diabetes under graviditeten för att optimera metabola förhållanden, ledde till ökat välmående hos fostret.39
Studier som undersökt om ökad fysisk aktivitet och hälsosam kost hos barn <2 år har däremot visat att det inte har en förebyggande effekt mot framtida fetma.
Studier som undersökt betydelsen av ökad utbildning- och förståelse för kost och motion samt mer skolidrott hos barn i ungdomsåren har visat att den typen av livsstilsförändringar leder till minskad risk för utveckling av fetma i framtiden.
Flera forskare tror att det krävs flera metoder och angreppspunkter för att förebygga fetma.
Behandling mot fetma
Nuvarande behandling mot fetma är inriktad på viktminskning via riskbaserade kliniska riktlinjer där sjukvården strävar efter viktnedgång och förbättrad metabol status med hjälp av livsstilsinterventioner, kostförändringar och motion som förstahandsval följt av medicinering eller fetmakirurgi (obesitaskirurgi) i utvalda fall.
Flera riktlinjer har utvecklats i USA, Storbritannien och Europa som verktyg för sjukvårdspersonal för att behandla individer med fetma. Det finns stora variationer i behandlingssvar och behandlingsstrategier mot viktnedgång och flera studier har inte kunnat visa långvariga effekter och många interventioner kanske inte är effektiva för att bibehålla viktminskningen.
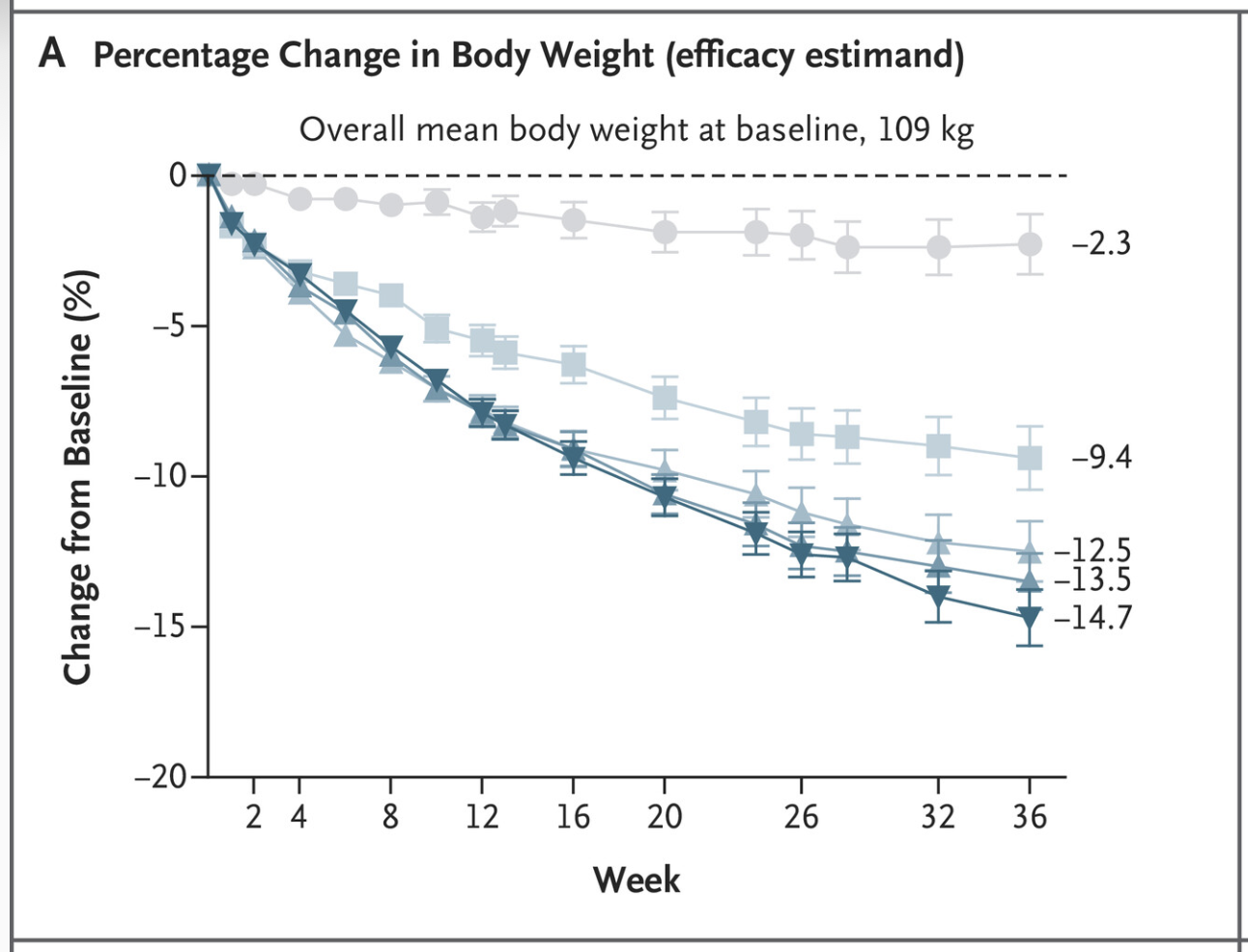
Måttlig viktminskning, definierad som 5-10% viktminskning i förhållande till personens ursprungliga vikt är associerad med en kliniskt meningsfull förbättring av metabola riskfaktorer hos individer med fetma.40,41
Viktnedgång med 5 % från baslinjevikt leder till förbättrad funktion av de celler som utsöndrar insulin (beta-celler) och registrerar blodsockernivåerna och energibalansen i kroppen. Dessa celler är lokaliserade i bukspottskörteln, men 5-10% viktnedgång leder dessutom till ökad känslighet för insulin i levern och vår skelettmuskulatur.42
Studier har visat att individer som har fetma och ett annat tillstånd som heter nedsatt sockertolerans (IGT, impaired glucose tolerance) som behandlades med intensiv livsstilsintervention hade en genomsnittlig viktminskning på 5.6 kg efter 2.8 års behandling och 58 % lägre risk för typ 2 diabetes.43
Fetmakirurgi (obesitaskirurgi) resulterar i ca 15-30% viktnedgång från baslinjevikt hos patienter med svår fetma och leder dessutom till återgång av typ 2 diabetes i nästan alla fall.44-46 Individer som genomgått obesitaskirurgi har mycket lägre risk för död och flera metabola riskfaktorer förbättras omedelbart efter ingreppet.46
Livsstilsförändringar
Vissa livsstilsinterventioner ämnar till att förändra individens beteende som förhoppningsvis leder till en mer hälsosam livsstil, detta anses vara en viktig komponent för framgångsfull viktminskning.47 Flera faktorer från vardagen som påverkar risken att utveckla fetma är hungerkänslan, ökad förståelse för konsekvenserna av övernutrition och hur vissa belöningssystem i hjärnan fungerar.
De studier som undersökt dessa frågeställningar noterade att studiedeltagarna förlorade ca 3 kg kroppsvikt i genomsnitt, beteendeförändringarna var inte särskilt hållbar på lång sikt för majoriteten av studiedeltagarna men ett antal studiedeltagare svarade väldigt bra på behandlingen och behöll en lägre kroppsvikt under en längre period.
Kost
Kostbehandling för övervikt och fetma har undersökts noggrant i kliniska prövningar de senaste 20 åren. Negativ energibalans genom begränsat kaloriintag leder till viktnedgång. De flesta dieter som utvecklats för behandling av övervikt och fetma baseras på reducerat kaloriintag. En begränsning med 1200 kcal per dag för kvinnor och 1500 kcal per dag för män rekommenderas generellt för viktnedgång och för att bevara viktminskningen.
Intressant nog kan personer även gå ner i vikt genom att förbättra den övergripande näringskvaliteten (Medelhavskost, högkvalitativa råvaror) i födan utan en direkt energibegränsning och detta leder också till viktnedgång.48 I en metaanalys av som studerade många olika populära dieter framkom det att lågt kolhydratintag (low-carbohydrate diets) producerade en viktnedgång på 7.25 kg efter 12 månaderna jämfört med 7.27 kg från en diet baserad på lågt fettintag (low-fat diets).49
Däremot finns det stora individuella variationer i viktminskningen mellan varje diet, vissa individer kan gå upp i vikt medan andra förlorar vikt på samma diet. De kända dieter som är möjliga att använda för att uppnå viktnedgång kallas låg-kolhydrat kost (LCHF), Medelhavskosten (the Meditteranean diet), DASH och RESMENA dieterna, dessa dieter är baserade på lågt kaloriinnehåll.
Dieter som är baserade på låga fetthalter (low-fat diets) är associerade med lägre nivåer av en särskild typ blodfetter (LDL-cholesterol, low-density lipoprotein) medan dieter med högre fettintag (high-fat diets) är associerade med förändrade nivåer av andra sorters blodfetter (lägre halter triglycerider och högre nivåer HDL-cholesterol), intressant nog syns endast dessa förändringar momentant, efter ett tag återgår blodfetterna till sina tidigare värden när viktnedgången har nått sin största punkt och individen börjar plana ut i viktnedgången.50
I de studier där deltagarna behöll en långvarig viktminskning visade det sig att högt proteinintag, mat med lågt glykemiskt index (GI, ett mått på hur kolhydrater i ett livsmedel påverkad blodsockernivån) och lågt fettintag var mest effektivt.50
| Hälsosamma dieter | |
| DASH dieten | En kost som betonar vikten av frukt, grönsaker och fullkorn snarare än raffinerade korn. Fettfria eller magra mejeriprodukter, fisk. bönor, nötter och vegetabiliska oljor ingår, men livsmedel med höga halter mättade fetter, tropiska oljor (som kokosnötolja), sockersötade drycker och godis bör begränsas. |
| Medelhavsdieten | Medelhavsdieten betonar att man främst äter växtbaserade livsmedel, som frukt och grönsaker, fullkorn, baljväxter och nötter. Smör ersätts med hälsosamma fetter som olivolja. Örter och kryddor används som smakämnen istället för salt. Rött kött begränsas till fåtals gånger i månaden. Fisk och kyckling åtminstone två gånger i veckan. Konsumtion av rött vin i måttliga mängder är valfritt. |
| RESMENA dieten | En variant av Medelhavsdieten som betonar intaget av frukt och/eller grönsaker med höga halter antioxidanter och flera mindre måltider per dag. |
| LCHF | LCHF betonar vikten av låga halter kolhydrater och mejeriprodukter med höga fetthalter. Dieten rekommenderar ökat intag av kött, ägg, rotfrukter, nötter, bär och naturligt fett
(t ex smör), samt minskat intag av pasta, ris, potatis, öl, socker, bröd och frukt. |
Fysisk aktivitet
Stillasittande personer och individer med fetma rekommenderas att gradvis öka aerobisk fysisk aktivitet, t ex rask promenad >150 minuter per vecka. Detta har hälsovinster helt oberoende av viktnedgången. Vissa forskare tror att fysisk aktivitet minskar mängden av den mer ogynnsamma fettvävnaden, dvs. bukfetma (visceral adipose tissue) och ektopiskt fett (ectopic fat).
För att uppnå långvarig viktminskning krävs 60-90 minuter träning per dag. Look AHEAD är en välkänd studie som studerat intensiv livsstilsintervention (ökad fysisk aktivitet och minskad kaloriintag) hos individer med typ 2 diabetes och fetma, vilket visade att flera riskfaktorer för hjärt-kärlsjukdom förbättrades signifikant redan efter första året, därefter stiger riskfaktorerna successivt allt eftersom men efter 4 år var riskfaktorerna fortfarande längre än ursprungsläget.
Look AHEAD studien undersökte dessutom effekten av livsstilsintervention på hjärt-kärlsjukdomar och död, studien demonstrerade att ökad fysisk aktivitet och sänkt kaloriintag inte hade en effekt på total överlevnad efter 8 års uppföljning.51
Det finns hittills ingen bevisad skillnad mellan olika sorters träningsformer (aerobisk vs motståndsträning vs högintensiv vs lågintensiv träning) vad gäller den totala viktminskningen, men vissa tror att motståndsträning är bättre vid fetma och övervikt. Resultaten från Look AHEAD har debatterats en hel del och ökad fysisk aktivitet rekommenderas fortfarande.
Läkemedelsbehandling mot fetma
Läkemedel för behandling mot fetma är godkänt som tillägg till kost- och motionsbehandling i vissa länder, däremot är det inte godkänt för användning under graviditet eller hos yngre individer i flera länder.40 Användning av dessa läkemedel bör reserveras för patienter med svår fetma eller högriskfetma, dvs. BMI >27 kg/m2 med omfattande samsjuklighet.40
Läkemedel förskrivs oftast till patienter som tidigare försökt gå ner i vikt genom motion och förbättrad kost. Än så länge finns ingen ideal medicin mot fetma. De läkemedel som finns tillgängliga mot fetma varierar i olika länder. Utvecklingen av fetmaläkemedel har kantats av farliga biverkningar och därav har flera preparat dragits tillbaka från marknaden.
Majoriteten av läkemedel som identifierats mot fetma har centralstimulerande mekanismer dvs, effekter mot signaleringssystemet i hjärnan och fungerar som aptitsänkare genom reglering av adreno-, dopamin- och serotoninreceptorer i hjärnan.
Dessa verkningsmekanismer orsakar biverkningar i form av psykiatriska sjukdomar, hjärt-kärlsjukdomar och beroendeutveckling till preparaten. Första läkemedlet mot fetma lanserades under 1930-talet, ett läkemedel som heter 2,4-Dinitrophenol (DNP) som orsakade viktminskning genom att höja kroppstemperaturen via ökad aktivering av mitokondrierna i kroppen (cellernas kraftverk). Läkemedlet drogs tillbaka av amerikanska läkemedelsverket (FDA) 1938 pga dödsfall.
I Sverige finns endast ett godkänt och rabatterat läkemedel mot fetma, substansen heter Orlistat.
Läkemedlet fungerar genom att binda till enzymer (proteiner) i mag-tarmkanalen och hindrar enzymerna från att bryta ner fett till mindre beståndsdelar i tarmen vilket leder till minskat upptag av fetter (fria fettsyror och glycerol) till blodet. Studier har visat att 30 % av fettet som konsumeras absorberas inte av kroppen vid pågående behandling med Orlistat. Preparatet säljs receptfritt i lägre doser. Läkemedlet har bättre effekt för viktnedgång än kost och motion fast mindre effektivt än fetmakirurgi.
Mysimba är ett läkemedel som nyligen godkänts för viktnedgång hos individer med högt BMI som inte uppnått tillräcklig viktminskning på kost och motion. Läkemedlet är ett kombinationspreparat som påverkar framförallt en region i hjärnan som kallas nucleus arcuatus där det verkar genom att hämma olika receptorer för signaleringsämnen som dopamin, noradrenalin och mu-opioidreceptorn.
Mysimba orsakar även gynnsamma effekter på flertalet kardiovaskulära riskfaktorer fast individer som inte går ner i vikt riskerar att utveckla en blodtrycksförhöjning. Det finns flera kontraindikationer till behandling med Mysimba.
En substans som heter liraglutid som används i läkemedlet Victoza mot typ 2 diabetes är även godkänt för behandling av fetma och ges då i högre doser under namnet Saxenda.
Saxenda har samma behandlingsindikationer som Mysimba men är ett hormon som heter glukagonliknande peptid-1-analog (GLP-1-analog) som reglerar aptiten genom att öka känsla av mättnad samt genom ökad utsöndring av insulin och minskad utsöndring av hormonet glukagon som sänker faste-glukos och sockerhalterna efter födointag (postprandiellt glukos). Substansen har dessutom gynnsamma effekter på total överlevnad och hjärt-kärlsjukdomar.
Obesitaskirurgi (fetmakirurgi)
Bariatrisk kirurgi, även känd som viktreducerande kirurgi eller obesitaskirurgi har snabbt antagits som behandlingsalternativ för svår fetma och detta har ökat med tillkomsten av laparoskopiska operationer (titthålskirurgi) som leder till kortare ingrepp och medför lägre risk för komplikationer.
Behandlingsindikationen är BMI > 40 kg/m2 eller en BMI > 35 kg/m2 med annan samsjuklighet, såsom högt blodtryck (hypertoni) eller rubbade blodfetter (dyslipidemi).
Patienter med pre-diabetes (förstadiet till diabetes) eller nydebuterad diabetes kan opereras vid BMI 30-35 kg/m2.46 Bariatrisk kirurgi kan även utföras på ungdomar som är kraftigt överviktiga.
Det finns en rad olika ingrepp och tekniker som resulterar i varierande grad av viktminskning och varje teknik har sina egna risker och fördelar som måste övervägas noggrant med patienten.45,46
Den välkända svenska studien Swedish Obese Subjects (SOS) noterade en kraftigt minskad risk för hjärtinfarkt och cancer hos patienter som genomgått obesitaskirurgi. Studier som jämfört kirurgisk behandling mot intensiv medicinsk behandling för fetma och typ 2 diabetes har konsekvent visat större förbättringar av blodsockernivåerna och fetma-relaterade komplikationer i den kirurgiskt behandlade gruppen.
Även flera andra sjukdomar förbättrades, t ex typ 2 diabetes och sömnapné. Under studiens uppföljningsperiod noterades en lätt återkomst av kroppsmassan men fortfarande lägre än baslinjevikten. Blodsockernivåerna förbättras markant hos patienter med fetma och typ 2 diabetes.
Observationella studier har observerat att obesitaskirurgi är överlägsen intensiv medicinsk behandling för att reducera risken för makrovaskulär och mikrovaskulära komplikationer (hjärtinfarkt, stroke, njursvikt, retinopati och neuropati).
Återgången av typ 2 diabetes vid obesitaskirurgi beror sannolikt på viktnedgången men det finns även flera hormoner som vanligtvis frisätts från mag-tarmkanalen som stiger efter obesitaskirurgi och har positiva effekter på metabolismen, t ex glukagonliknande peptid-1 (GLP-1), peptide YY (PYY) och Ghrelin.52
Vissa patienter har svårt att anpassa sig till de enorma omställningarna i födomängd och typen av mat som patienter måste konsumera efter operationen. Livslång ersättningsbehandling med vitaminer och mineraler är nödvändig efter ingreppen.
Återkommande komplikationer såsom plötslig och kraftig aktivering av nervssystemet vilket resulterar i blodtrycksfall och blodsockerfall precis efter födointag (gastric dumpingsyndrome), sura uppstötningar (gastroesofageal reflux) och lågt blodsocker (hypoglykemi) kan vara mycket besvärande och utmanande att behandla. Att återfå vikten långt efter operation är också ett problem.
Referenser
- Martinez JA. Body-weight regulation: causes of obesity. Proc Nutr Soc. 2000;59(3):337-345.
- Heymsfield SB, Ebbeling CB, Zheng J, et al. Multi-component molecular-level body composition reference methods: evolving concepts and future directions. Obes Rev. 2015;16(4):282-294. doi:10.1111/obr.12261.
- Seabolt LA, Welch EB, Silver HJ. Imaging methods for analyzing body composition in human obesity and cardiometabolic disease. Ann N Y Acad Sci. 2015;1353(1):41-59. doi:10.1111/nyas.12842.
- Fosbøl MØ, Zerahn B. Contemporary methods of body composition measurement. Clin Physiol Funct Imaging. 2015;35(2):81-97. doi:10.1111/cpf.12152.
- Javed A, Jumean M, Murad MH, et al. Diagnostic performance of body mass index to identify obesity as defined by body adiposity in children and adolescents: a systematic review and meta-analysis. Pediatr Obes. 2015;10(3):234-244. doi:10.1111/ijpo.242.
- Després J-P. Body fat distribution and risk of cardiovascular disease: an update. Circulation. 2012;126(10):1301-1313. doi:10.1161/CIRCULATIONAHA.111.067264.
- PhD JRCM, PhD SCM, PhD EJJ, et al. A Pooled Analysis of Waist Circumference and Mortality in 650,000 Adults. Mayo Clinic Proceedings. 2014;89(3):335-345. doi:10.1016/j.mayocp.2013.11.011.
- Pigeyre M, Yazdi FT, Kaur Y, Meyre D. Recent progress in genetics, epigenetics and metagenomics unveils the pathophysiology of human obesity. Clin Sci. 2016;130(12):943-986. doi:10.1042/CS20160136.
- van der Klaauw AA, Farooqi IS. The Hunger Genes: Pathways to Obesity. Cell. 2015;161(1):119-132. doi:10.1016/j.cell.2015.03.008.
- MacLean PS, Higgins JA, Giles ED, Sherk VD, Jackman MR. The role for adipose tissue in weight regain after weight loss. Obes Rev. 2015;16 Suppl 1(S1):45-54. doi:10.1111/obr.12255.
- Leibel RL, Seeley RJ, Darsow T, Berg EG, Smith SR, Ratner R. Biologic Responses to Weight Loss and Weight Regain: Report From an American Diabetes Association Research Symposium. Diabetes. 2015;64(7):2299-2309. doi:10.2337/db15-0004.
- Yang L, Colditz GA. Prevalence of Overweight and Obesity in the United States, 2007-2012. JAMA Intern Med. 2015;175(8):1412-1413. doi:10.1001/jamainternmed.2015.2405.
- Nazare J-A, Smith JD, Borel A-L, et al. Ethnic influences on the relations between abdominal subcutaneous and visceral adiposity, liver fat, and cardiometabolic risk profile: the International Study of Prediction of Intra-Abdominal Adiposity and Its Relationship With Cardiometabolic Risk/Intra-Abdominal Adiposity. Am J Clin Nutr. 2012;96(4):714-726. doi:10.3945/ajcn.112.035758.
- Finkelstein EA, Khavjou OA, Thompson H, et al. Obesity and severe obesity forecasts through 2030. Am J Prev Med. 2012;42(6):563-570. doi:10.1016/j.amepre.2011.10.026.
- Kelly T, Yang W, Chen C-S, Reynolds K, He J. Global burden of obesity in 2005 and projections to 2030. Int J Obes Relat Metab Disord. 2008;32(9):1431-1437. doi:10.1038/ijo.2008.102.
- Bryan Hanley JDMFAGSHCJBKSLHRMSMGLHKMFSEMVDB. Metabolic imprinting, programming and epigenetics – a review of present priorities and future opportunities. October 2010:1-25.
- Dearden L, Ozanne SE. Early life origins of metabolic disease: Developmental programming of hypothalamic pathways controlling energy homeostasis. Front Neuroendocrinol. 2015;39:3-16. doi:10.1016/j.yfrne.2015.08.001.
- Lin X, Lim IY, Wu Y, et al. Developmental pathways to adiposity begin before birth and are influenced by genotype, prenatal environment and epigenome. BMC Med. 2017;15(1):50. doi:10.1186/s12916-017-0800-1.
- Labayen I, Ruiz JR, Vicente-Rodríguez G, et al. Early life programming of abdominal adiposity in adolescents: The HELENA Study. Diabetes Care. 2009;32(11):2120-2122. doi:10.2337/dc09-0983.
- Druet C, Stettler N, Sharp S, et al. Prediction of childhood obesity by infancy weight gain: an individual-level meta-analysis. Paediatr Perinat Epidemiol. 2012;26(1):19-26. doi:10.1111/j.1365-3016.2011.01213.x.
- Arenz S, Rückerl R, Koletzko B, Kries von R. Breast-feeding and childhood obesity—a systematic review. Int J Obes Relat Metab Disord. 2004;28(10):1247-1256. doi:10.1038/sj.ijo.0802758.
- Prentice P, Viner RM. Pubertal timing and adult obesity and cardiometabolic risk in women and men: a systematic review and meta-analysis. Int J Obes (Lond). 2013;37(8):1036-1043. doi:10.1038/ijo.2012.177.
- ScD DDKT, ScD MC, MD PJEM, MD PDSL, MD PWW, MD PFBH. Articles Effect of low-fat diet interventions versus other diet interventions on long-term weight change in adults: a systematic review and meta-analysis. Lancet Diabetes Endocrinol. October 2015:1-12. doi:10.1016/S2213-8587(15)00367-8.
- Cornier M-A, Marshall JA, Hill JO, Maahs DM, Eckel RH. Prevention of overweight/obesity as a strategy to optimize cardiovascular health. Circulation. 2011;124(7):840-850. doi:10.1161/CIRCULATIONAHA.110.968461.
- Nordestgaard BG, Palmer TM, Benn M, et al. The effect of elevated body mass index on ischemic heart disease risk: causal estimates from a Mendelian randomisation approach. PLoS Med. 2012;9(5):e1001212. doi:10.1371/journal.pmed.1001212.
- Renehan AG, Soerjomataram I, Tyson M, et al. Incident cancer burden attributable to excess body mass index in 30 European countries. Int J Cancer. 2009;126(3):692-702. doi:10.1002/ijc.24803.
- Global BMI Mortality Collaboration, Di Angelantonio E, Bhupathiraju S, et al. Body-mass index and all-cause mortality: individual-participant-data meta-analysis of 239 prospective studies in four continents. Lancet. 2016;388(10046):776-786. doi:10.1016/S0140-6736(16)30175-1.
- The GBD 2015 Obesity Collaborators. Health Effects of Overweight and Obesity in 195 Countries over 25 Years. N Engl J Med. 2017;377(1):13-27. doi:10.1056/NEJMoa1614362.
- Bangalore S, Fayyad R, Laskey R, DeMicco DA, Messerli FH, Waters DD. Body-Weight Fluctuations and Outcomes in Coronary Disease. N Engl J Med. 2017;376(14):1332-1340. doi:10.1056/NEJMoa1606148.
- van Dijk SJ, Tellam RL, Morrison JL, Muhlhausler BS, Molloy PL. Recent developments on the role of epigenetics in obesity and metabolic disease. Clin Epigenetics. 2015;7(1):66. doi:10.1186/s13148-015-0101-5.
- Frayling TM, Timpson NJ, Weedon MN, et al. A common variant in the FTO gene is associated with body mass index and predisposes to childhood and adult obesity. Science. 2007;316(5826):889-894. doi:10.1126/science.1141634.
- Scuteri A, Sanna S, Chen W-M, et al. Genome-wide association scan shows genetic variants in the FTO gene are associated with obesity-related traits. PLoS Genet. 2007;3(7):e115. doi:10.1371/journal.pgen.0030115.
- Claussnitzer M, Dankel SN, Kim K-H, et al. FTO Obesity Variant Circuitry and Adipocyte Browning in Humans. N Engl J Med. 2015;373(10):895-907. doi:10.1056/NEJMoa1502214.
- Locke AE, Kahali B, Berndt SI, et al. Genetic studies of body mass index yield new insights for obesity biology. Nature. 2015;518(7538):197-206. doi:10.1038/nature14177.
- Shungin D, Winkler TW, Croteau-Chonka DC, et al. New genetic loci link adipose and insulin biology to body fat distribution. Nature. 2015;518(7538):187-196. doi:10.1038/nature14132.
- van Dijk SJ, Molloy PL, Varinli H, Morrison JL, Muhlhausler BS, Members of EpiSCOPE. Epigenetics and human obesity. Int J Obes (Lond). 2015;39(1):85-97. doi:10.1038/ijo.2014.34.
- Giralt M, Villarroya F. White, brown, beige/brite: different adipose cells for different functions? Endocrinology. 2013;154(9):2992-3000. doi:10.1210/en.2013-1403.
- PhD FBO, PhD XSMM, MD CJL, PED SNB. Body Mass Index, the Most Widely Used But Also Widely Criticized Index: Would a Criterion Standard Measure of Total Body Fat Be a Better Predictor of Cardiovascular Disease Mortality? Mayo Clinic Proceedings. March 2016:1-13. doi:10.1016/j.mayocp.2016.01.008.
- Gillman MW, Oakey H, Baghurst PA, Volkmer RE, Robinson JS, Crowther CA. Effect of treatment of gestational diabetes mellitus on obesity in the next generation. Diabetes Care. 2010;33(5):964-968. doi:10.2337/dc09-1810.
- Apovian CM, Aronne LJ, Bessesen DH, et al. Pharmacological management of obesity: an endocrine Society clinical practice guideline. J Clin Endocrinol Metab. 2015;100(2):342-362. doi:10.1210/jc.2014-3415.
- Garvey WT, Mechanick JI, Brett EM, et al. AMERICAN ASSOCIATION OF CLINICAL ENDOCRINOLOGISTS AND AMERICAN COLLEGE OF ENDOCRINOLOGY COMPREHENSIVE CLINICAL PRACTICE GUIDELINES FOR MEDICAL CARE OF PATIENTS WITH OBESITYEXECUTIVE SUMMARYComplete Guidelines available at https://www.aace.com/publications/guidelines. Endocr Pract. 2016;22(7):842-884. doi:10.4158/EP161356.ESGL.
- Magkos F, Fraterrigo G, Yoshino J, et al. Effects of Moderate and Subsequent Progressive Weight Loss on Metabolic Function and Adipose Tissue Biology in Humans with Obesity. Cell Metab. 2016;23(4):591-601. doi:10.1016/j.cmet.2016.02.005.
- Knowler WC, Barrett-Connor E, Fowler SE, et al. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med. 2002;346(6):393-403. doi:10.1056/NEJMoa012512.
- Courcoulas AP, Belle SH, Neiberg RH, et al. Three-Year Outcomes of Bariatric Surgery vs Lifestyle Intervention for Type 2 Diabetes Mellitus Treatment: A Randomized Clinical Trial. JAMA Surg. 2015;150(10):931-940. doi:10.1001/jamasurg.2015.1534.
- Dixon JB, O’Brien PE, Playfair J, et al. Adjustable gastric banding and conventional therapy for type 2 diabetes: a randomized controlled trial. JAMA. 2008;299(3):316-323. doi:10.1001/jama.299.3.316.
- Schauer PR, Bhatt DL, Kirwan JP, et al. Bariatric Surgery versus Intensive Medical Therapy for Diabetes – 5-Year Outcomes. N Engl J Med. 2017;376(7):641-651. doi:10.1056/NEJMoa1600869.
- Wadden TA, Webb VL, Moran CH, Bailer BA. Lifestyle modification for obesity: new developments in diet, physical activity, and behavior therapy. Circulation. 2012;125(9):1157-1170. doi:10.1161/CIRCULATIONAHA.111.039453.
- Mozaffarian D. Dietary and Policy Priorities for Cardiovascular Disease, Diabetes, and Obesity: A Comprehensive Review. Circulation. 2016;133(2):187-225. doi:10.1161/CIRCULATIONAHA.115.018585.
- Johnston BC, Kanters S, Bandayrel K, et al. Comparison of weight loss among named diet programs in overweight and obese adults: a meta-analysis. JAMA. 2014;312(9):923-933. doi:10.1001/jama.2014.10397.
- MD GAB, PhD PWS-T. The Role of Macronutrient Content in the Diet for Weight Management. Endocrinol Metab Clin North Am. 2016;45(3):581-604. doi:10.1016/j.ecl.2016.04.009.
- The Look AHEAD Research Group. Eight-year weight losses with an intensive lifestyle intervention: The look AHEAD study. Obesity. 2014;22(1):5-13. doi:10.1002/oby.20662.
- Nguyen KT, Korner J. The sum of many parts: potential mechanisms for improvement in glucose homeostasis after bariatric surgery. Curr Diab Rep. 2014;14(5):481. doi:10.1007/s11892-014-0481-5.