Allt om typ 1 diabetes: orsaker, symptom, prognos, komplikationer, behandling
Typ 1 diabetes: orsaker, symptom, prognos, komplikationer och behandling
Vad är typ 1 diabetes?
Typ 1 diabetes är den näst vanligaste kroniska barnsjukdomen och likaså den näst vanligaste formen av diabetes. Typ 1 diabetes orsakas av att kroppens immunförsvar förstör vissa celler i bukspottkörteln. De celler som förstörs kallas beta-celler och de tillverkar hormonet insulin. Detta innebär att typ 1 diabetes är ett resultat av att kroppens immunförsvar begår ett stort misstag och förstör beta-cellerna som tillverkar det livsviktiga hormonet insulin.
Vi människor behöver insulin för att överleva. Insulin gör att våra celler kan ta upp glukos (druvsocker), vilket är kroppens viktigaste bränsle. Dessutom är insulin viktigt för vår ämnesomsättning och tillväxt.
Om man skall förstå diabetes så måste man lära sig ett antal medicinska termer. Den första termen du behöver lära dig är blodsocker, vilket är nivån av glukos (druvsocker) i blodet. Om man har typ 1 diabetes så har man högt blodsocker, vilket på medicinskt språk kallas hyperglykemi. Att typ 1 diabetes leder till högt blodsocker beror på att man saknar insulin, vilket gör att kroppens celler inte kan ta upp glukos från blodet och då stiger koncentrationen av glukos i blodet. Högt blodsocker är inte bra. Det medför flera risker på kort och lång sikt.
Denna typ av sjukdom, som orsakas av att immunförsvaret angriper kroppen, kallas autoimmun sjukdom. Typ 1 diabetes är alltså en autoimmun sjukdom.
Nedanstående bild förklarar hur glukos (druvsocker) som finns i maten slutligen hamnar i våra celler tack vare insulin.

Innan vi går vidare gör vi en snabb genomgång av viktiga termer:
Bukspottkörteln: Kallas även pankreas och innehåller beta-celler som tillverkar insulin.
Insulin: livsviktigt hormon som möjliggör för kroppens celler att ta upp glukos (druvsocker) från blodet.
Glukos: Glukos är människokroppens primära energikälla och kallas även druvsocker.
Kolhydrater: Kolhydrater finns i mat och dryck. De flesta kolhydrater bryts ner till glukos, vilket gör att vi kan använda de som energikälla.
Blodsocker: nivån av glukos i blodet.
Hyperglykemi: för högt blodsocker.
Hypoglykemi: för lågt blodsocker
Varför får man typ 1 diabetes?
Idag vet vi att typ 1 diabetes beror på att kroppens immunförsvar angriper beta-cellerna i bukspottskörteln. Tyvärr vet vi inte varför immunförsvaret gör detta, vilket innebär att vi egentligen inte vet varför vissa personer får typ 1 diabetes.
Vi vet däremot att de personer som får typ 1 diabetes oftast har vissa genetiska särdrag, jämfört med personer som inte får typ 1 diabetes. Det innebär att det finns gener som ökar risken för att man skall få typ 1 diabetes.
I dagsläget har vi identifierat cirka 50 gener som är behäftade med ökad risk för typ 1 diabetes. Tyvärr finns väldigt stora kunskapsluckor på detta området.
Läs gärna: Historien om typ 1 diabetes
När får man typ 1 diabetes?
Majoriteten av alla fall med typ 1 diabetes inträffar under barndomen. Insjuknandet är högst bland barn i åldrarna 10 till 14 år och cirka 60% av de drabbade är pojkar. På senare år har vi lärt oss att man faktiskt kan få typ 1 diabetes när som helst under livet. Det innebär att typ 1 diabetes inte endast är en barnsjukdom. Idag tror vissa forskare att det faktiskt är lika vanligt att vuxna drabbas som barn.
Finns det bevis för att immunförsvaret angriper bukspottskörteln?
Vårt immunförsvar fungerar delvis genom att tillverka antikroppar mot bakterier och virus. Antikropparna fäster till bakterier och virus och leder till att de kan förstöras. Antikroppar är alltså ett skydd vi har mot bakterier och virus.
Personer som utvecklar typ 1 diabetes har faktiskt antikroppar som är riktade mot specifika strukturer på beta-cellerna, vilket gör att dessa celler förstörs. Detta är givetvis ett stort misstag eftersom immunförsvaret inte skall angripa friska celler som tillhör vår egen kropp.
Personer som utvecklar typ 1 diabetes kan faktiskt ha dessa antikroppar i månader, eller till och med år, innan sjukdomen bryter ut. Det betyder att det är en lång process som slutligen leder till att man får typ 1 diabetes.
Hur behandlas typ 1 diabetes?
För att överleva måste man få insulin. Idag finns många bra metoder för att få insulin och behandlingen blir ständigt bättre. Behandlingen går ut på att man själv måste dosera insulin under dagen. Insulin kan injiceras i huden med hjälp av en spruta. Insulin kan också pumpas in i huden med hjälp av en pump (se nedanstående bild).
Det är svårt att dosera rätt mängd insulin. För att lyckas med detta måste man kontrollera sitt blodsocker, vilket kan göras med en blodsockermätare.
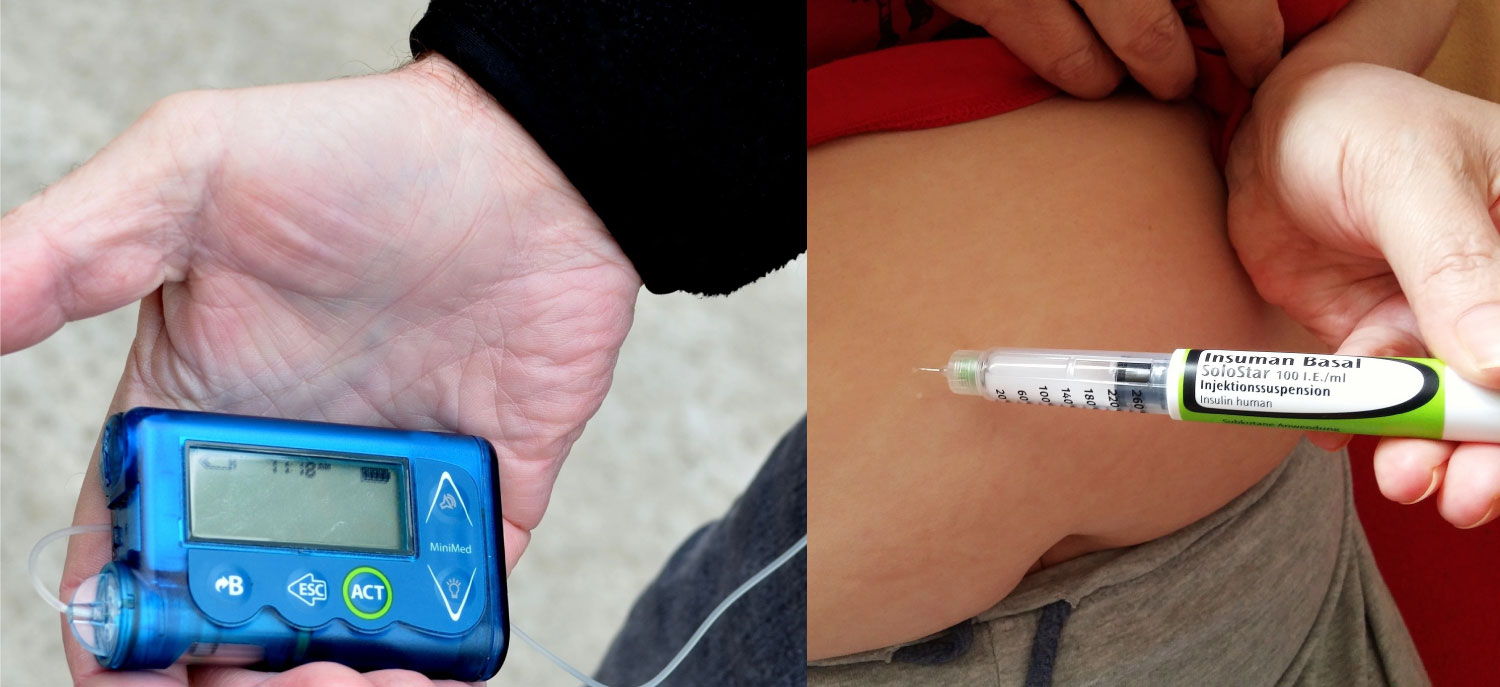
Ovanstående bild visar en insulinpump till vänster och en insulinpenna till höger. Med dessa två kan man injicera insulin in i huden. Från huden tas insulinet upp och därefter hamnar det i blodomloppet så att kroppens celler kan använda det.
Läs mer:
Målet med behandling av typ 1 diabetes är att ha så lågt blodsocker som möjligt, utan att det blir för lågt. Högt blodsocker är skadligt för kroppen och därför strävar man efter att ha så lågt blodsocker som möjligt. Blodsockret får dock inte bli för lågt eftersom det också är skadligt. Man kan faktiskt bli medvetslös och i värsta fall dö om blodsockret blir för lågt. Behandling av typ 1 diabetes är alltså en ständig balans mellan högt och lågt blodsocker. Vi vet idag att ju lägre blodsockret är, desto mindre är risken för diabeteskomplikationer.
För att mäta hur bra behandlingen är så kan man mäta följande:
- Fasteblodsocker: Blodsocker i fasta innebär helt enkelt att man mäter nivån av glukos i blodet efter 8 timmars fasta. Fasteblodsocker visar dock bara nivån i just det ögonblicket då mätningen görs.
- Långtidsocker (HbA1c): är ett blodprov som visar hur blodsockret har legat i genomsnitt de senaste 6 veckorna och detta ger en bild av hur blodsockret varit över en längre period.
Vad är diabeteskomplikationer?
Diabetes ökar risken för vissa sjukdomar och dessa sjukdomar kallas diabeteskomplikationer. Bland komplikationerna finns njurskador (nefropati), ögonskador (retinopati), nervskador (neuropati), hjärt-kärlsjukdom med flera. Ju högre blodsocker man har, desto högre är risken för dessa komplikationer.
Läs mer: Komplikationer av typ 1 diabetes
Kan man bota typ 1 diabetes?
Vi kan inte bota typ 1 diabetes idag men sannolikt kommer vi kunna göra det i framtiden. Det finns många tänkbara vägar till ett botemedel och just nu forskar man intensivt för att lyckas med en av dessa. Till dess förbättrar vi behandlingstekniken. Idag är behandlingen mycket sofistikerad, effektiv och samtidigt bekväm.
Med tekniska hjälpmedel som insulinpump och kontinuerlig glukosmätning (CGM) blir livet med typ 1 diabetes mycket enklare. De mest moderna apparaterna kan faktiskt sköta dosering av insulin och mätning av blodsocker automatiskt, vilket är fantastiskt.
Se gärna Johannas berättelse om hur det är att leva med typ 1 diabetes.
Typ 1 diabetes A och B
Egentligen finns två typer av typ 1 diabetes.
- Typ 1a diabetes: Denna typ utgör nästan 90% av alla fall med typ 1 diabetes. Vid typ 1a diabetes så har immunförsvaret attackerat bukspottskörtelns beta-celler. Detta är alltså en autoimmun sjukdom, vilket innebär att den uppstår till följd av att immunförsvaret attackerar kroppens egna celler.
- Typ 1b diabetes: Denna typ utgör ca 10% av alla fall med typ 1 diabetes. Vid typ 1b diabetes kan man inte bevisa att det finns en autoimmun process i kroppen. Man tror att dessa fall orsakas av genetiska faktorer (dvs faktorer som har att göra med vårt arvsanlag).
Idag vet vi inte så mycket om typ 1b diabetes. Vi vet desto mer om typ 1a diabetes. Vi behandlar dock sjukdomarna på precis samma sätt och alla rekommendationer (behandling, uppföljning etc) är identiska. Faktum är att man inom vården inte skiljer på typ 1a och typ 1b diabetes, utan klassar alla dessa som typ 1 diabetes.
Autoimmun typ 1 diabetes (typ 1a diabetes)
Vid typ 1a diabetes har man alltså en autoimmun reaktion i kroppen, vilket innebär att kroppens immunförsvar angriper kroppens egna celler. De celler som blir angripna finns i bukspottskörten (pankreas) och de kallas beta-celler. Dessa celler är livsviktiga eftersom de tillverkar insulin.

Personer som har typ 1 diabetes har därför vissa antikroppar i blodet. Antikropparna har riktats mot strukturer (proteiner) som finns på beta-celler. Detta är förstås ett gigantiskt misstag av immunförsvaret. Normalt skall immunförsvaret bekämpa infektioner som orsakas av bakterier, virus, parasiter osv. Immunförsvaret skall inte angripa friska celler i kroppen, vilket tyvärr sker när man får typ 1 diabetes.
Mer om antikropparna
De antikroppar som riktas mot kroppens egna celler kallas autoantikroppar. Man har faktiskt lyckats identifiera dessa antikroppar och de finns i blodet på personer med typ 1 diabetes. Man har identifierat följande antikroppar:
- Antikroppar mot insulin
- Antikroppar mot GAD65
- antikroppar mot IA-2
- Antikroppar mot ZNT8
Dessa strukturer (insulin, GAD65, IA-2 och ZNT-8) finns i eller på beta-cellerna.
Hur snabbt går det när man får typ 1 diabetes?
Förmodligen går det väldigt långsamt. Vi vet idag att från dess att man kan upptäcka antikroppar i blodet tills man får typ 1 diabetes så kan det dröja ett år eller längre. Det innebär att denna processen går mycket långsamt, vilket också inger hopp för att man i framtiden skall hitta ett sätt att förhindra denna utveckling.
Immunförsvaret förstör alltså beta-cellerna gradvis. Allteftersom antalet beta-celler blir färre så har man mindre insulin (beta-cellerna tillverkar insulin). När man har förlorat cirka 90% av sina beta-celler så kan man inte tillverka tillräckligt med insulin för att ha normalt blodsocker. Då stiger blodsockret och man får symptom på typ 1 diabetes. Högt blodsocker kallas hyperglykemi på medicinskt språk. Nedanstående bild visar hur antalet beta-celler gradvis minskar till dess att man får diabetes.

Hur vanligt är typ 1 diabetes?
Enligt Internationella Diabetesförbundet har ca 10 % av den vuxna befolkningen hela världen diabetes och 10% av dessa individer har typ 1 diabetes. Typ 1 diabetes är den näst vanligaste diabetestypen. Årligen diagnostiseras nästan 90,000 med typ 1 diabetes runtom i världen.4
Befolkningsstudier om typ 1 diabetes
Befolkningsstudier visar att insjuknandet i typ 1 diabetes bland barn är högst i Skandinavien (Sverige, Finland, Norge, Danmark), följt av Storbritannien, Nordamerika, Australien och Saudiarabien. Insjuknandet är mycket lägre i asiatiska länder som Kina, Korea och Japan.
Faktum är att Sverige och Finland har högst insjuknande i hela världen. Man vet inte varför typ 1 diabetes är så vanligt i Sverige och Finland. Man vet inte heller varför det föreligger så stora variationer globalt, men med största sannolikhet beror detta på skillnader i miljöfaktorer, livsstil och genetik. Störst betydelse har förmodligen livsstil och miljöfaktorer. Denna slutsats kan man dra eftersom insjuknandet i typ 1 diabetes har ökat mycket fort under de senaste 40 åren, trots att våra gener inte förändrats nämnvärt under den tiden. Det som däremot har förändrats är vår livsstil och miljö.5 Läs gärna Historien om typ 1 diabetes.
En befolkningsstudie som undersökte unga individer från Finland och Ryssland med samma ”genetiska risk” för typ 1 diabetes visade att barnen från Ryssland hade en lägre risk att utveckla typ 1 diabetes om de drabbats av färre infektioner medan barn i Finland med samma ”genetiska risk” hade betydligt högre risk att drabbas av typ 1 diabetes om de drabbats av många infektioner (med bakterier eller virus).
Man har under många år diskuterat om det är så att infektioner utlöser sjukdomen genom att infektioner startar den autoimmuna processen, men detta är fortfarande oklart.6
Typ 1 diabetes är ungefär lika vanligt bland pojkar och flickor men flickor insjuknar tidigare, vilket man tror beror på att flickor kommer in i puberteten tidigare.8,9
Nedanstående karta visar förekomsten av typ 1 diabetes globalt.

När är det vanligast att man insjuknar i typ 1 diabetes?
Insjuknandet är högst i åldrarna 10 till 14 år. Nedanstående bild visar hur många personer som insjuknar i typ 1 diabetes i Sverige i åldrarna 0 till 34 år. Insjuknandet är högst i åldersgruppen 10 till 14 år. Insjuknandet är längre innan och efter 14 års ålder.

Man kan drabbas av typ 1 diabetes i vuxen ålder
Förr kallades typ 1 diabetes för ”barndiabetes”. Denna term används inte längre eftersom vi idag vet att man kan drabbas av typ 1 diabetes när som helst i livet, till och med vid 90 års ålder! Bland vuxna är dock diabetes typ 2 betydligt vanligare än typ 1.
Mer om antikroppar vid typ 1 diabetes
Forskning visar att de personer som har två eller fler antikroppar har kraftigt ökad risk jämfört med personer som endast har en antikropp. Det verkar således som att ju fler olika antikroppar man har, desto högre är risken att utveckla typ 1 diabetes. Det finns flera anledningar till att vi, trots kunskapen om dessa antikroppar, inte screenar för typ 1 diabetes bland barn:
- Det råder ovisshet kring antikropparnas betydelse och hur vi skall tolka olika nivåer.
- Vi har ingen metod för att stoppa utvecklingen av typ 1 diabetes, även när vi vet att det finns antikroppar i blodet. Vi kan alltså inte stoppa sjukdomen från att utvecklas.
Forskning visar att personer som har 1, 2 och 3 antikroppar har 11%, 36% respektive 47% risk att utveckla typ 1 diabetes inom 5 år.11, 10
Bland de som har antikroppar i blodet så stiger risken för att utveckla diabetes med 10% varje år. Utvecklingen av typ 1 diabetes är något snabbare hos flickor jämfört med pojkar.
I studien TrialNet rapporterade forskarna att antikroppar av detta slag förekom hos 5% av alla familjemedlemmar till en person med typ 1 diabetes.12
Flera grupper har även studerat förekomsten av dessa antikroppar i den vuxna friska befolkningen och rapporterat att cirka 0.8% till 1.1% av befolkningen har sådana antikroppar utan att någonsin utveckla typ 1 diabetes.
Antikroppar mot insulin brukar uppkomma i åldern 1–2 år.13 Individer som utvecklar en antikropp (av de ovannämnda) brukar som regel få fler antikroppar och då ökar risken för typ 1 diabetes.
Är typ 1 diabetes ärftligt?
Hur ärftlighet och gener påverkar risken att utveckla diabetes typ 1
Typ 1 diabetes är en sjukdom som delvis beror på gener men även miljöfaktorer är av betydelse. Idag känner vi till ett stort antal genvarianter (varianter av gener) som ökar risken för typ 1 diabetes. Det innebär att vissa typer av gener medför ökad risk för typ 1 diabetes. Men dessa genetiska varianter är inte så kraftfulla att de garanterar att man får typ 1 diabetes. Vi vet att väldigt många i befolkningen har sådana genvarianter, men det är väldigt få som utvecklar typ 1 diabetes. Det behövs alltså mer än bara en genetisk risk för att man skall utveckla typ 1 diabetes. Gener är dock viktiga. Om en enäggstvilling drabbas av typ 1 diabetes så har den andra tvillingen 30% risk att drabbas.
En känd mutation som är förknippad med typ 1 diabetes är en mutation på kromosom 6 (denna kallas HLA-DR-DQ). Sådana mutationer är tämligen vanliga i den Sverige och Europa men de allra flesta som har dessa mutationer utvecklar inte typ 1 diabetes.
Epidemiologiska studier som undersökt olika genetiska varianter som är kopplade till ökade risk för typ 1 diabetes har visat att det finns mer än 50 olika genetiska varianter utöver de ovannämnda mutationerna (HLA-komplexet på kromosom 6).14
Flera av de gener som ökar predispositionen för typ 1 diabetes uttrycks i immunceller, vilket tyder på att utvecklingen av typ 1 diabetes påverkas mycket av sådant som generellt påverkar immuncellerna i kroppen. Barn som har föräldrar med typ 1 diabetes löper större risk att drabbas av typ 1 diabetes än barn till föräldrar utan typ 1 diabetes.
Forskning från flera olika befolkningsgrupper visar att ett risken för att ett barn drabbas är 5 procent om ena föräldern har typ 1 diabetes och 10-20 procent om båda föräldrarna har sjukdomen.
Även om barn med föräldrar som har typ 1 diabetes har ökad risk att drabbas av sjukdomen så är det emellertid 90% av barnen som får typ 1 diabetes som inte har någon nära släkting med sjukdomen. Många miljöfaktorer tros ha en roll i utvecklingen av typ 1 diabetes. Om en enäggstvilling får typ 1 diabetes så är risken att den andra tvillingen drabbas någonstans mellan 20 och 50 procent. För typ 2 diabetes är samma sifrra ca 90 procent.
Miljöfaktorer som påverkar utvecklingen av typ 1 diabetes
Flera faktorer har föreslagits som den utlösande faktorn till autoimmunitet vid typ 1 diabetes, exempelvis virusinfektioner och olika händelser under graviditeten såsom infektioner. Dessa studier kräver alla ytterligare validering för att kunna tolka innebörden av externa faktorer och deras inverkan på utvecklingen av typ 1 diabetes.
Komplikationer vid typ 1 diabetes
Typ 1 diabetes orsakar många komplikationer som först uppstår när individen missköter sin sjukdom genom att inte hålla koll på sina riskfaktorer, framför allt riskfaktorer som högt blodsocker, dålig njurfunktion, förhöjda blodfetter och blodtryck, aktivt cigarrettrökning och låg fysisk aktivitet. Komplikationerna delas upp i två större grupper, nämligen mikrovaskulära och makrovaskulära.
Mikrovaskulära komplikationer innefattar förändringar som uppstår i de mindre blodkärlen, dessa kärlförändringar drabbar oftast organ som ögonen (retinopati), nerver (neuropati) och njuren (nefropati). Makrovaskulära komplikationer manifesteras i större blodkärl, t ex artärer och arteriolerna, makrovaskulära komplikationer leder till kända sjukdomar som hjärtinfarkt (kranskärlsjukdom), stroke (sjukdom i hjärnans blodkärl) och även sjukdomsutveckling i våra blodkärl i benen (perifer artärsjukdom).
Läs mer om Komplikationer till typ 1 diabetes
Dessa sjukdomar är inte specifika för enbart individer med typ 1 diabetes eller typ 2 diabetes utan ses även hos individer utan diabetes, men risken för mikro- och makrovaskulära sjukdomar är kraftigt förhöjd jämfört med individer utan diabetes.15 Ny forskning visar att även hjärtsvikt är en åkomma som förekommer mer hos individer med diabetes.16
Även kognitiv funktion tros påverkas av långvarigt förhöjda blodsockernivåer (hyperglykemi). Enligt studier påverkar höga blodsockernivåer framför allt de mindre kärlen som drabbar näthinnan i ögat, nerver i armar och ben samt blodkärlen i njuren (mikrovaskulära komplikationer).
Detta beror troligtvis på att cellerna i dessa strukturer har en oförmåga att nedreglera sockerupptaget. När särskilda celler exponeras för förhöjda nivåer av blodsocker och inte besitter egenskaper för att reglera upptaget av blodsocker så uppstår tillslut en överproduktion av restprodukter från sockermetabolismen och energiutvinningen i varje cell, dessa metabola restprodukterna (mROS, mitochondrial reactive oxygen species) ansamlas och är skadliga mot vävnad. 17,18

Monitorering av komplikationer vid typ 1 diabetes
Typ 1 diabetes var oundvikligen en dödlig sjukdom före 1921, då insulinbehandling introducerades. Insulinbehandlingen minskade risken för den livshotande metabola komplikationen ketoacidos och lindrade även andra metabola störningar som är associerade med typ 1 diabetes och som uppstår vid snabb förlust av insulinproducerande beta-celler.
Numera upplever personer med typ 1 diabetes nästan enbart kroniska komplikationer exempelvis hjärt-kärlsjukdomar. Individer med typ 1 diabetes har två till fyrfaldig ökad risk för hjärt-kärlsjukdomar jämfört med personer utan typ 1 diabetes, den förväntade livslängden är dessutom kortare bland individer med typ 1 diabetes, detta beror huvudsakligen på hjärt-kärlsjukdomar.
Eftersom att den förhöjda risken främst orsakas av högt blodsocker (hyperglykemi) är det viktigt att kontrollera blodsocker regelbundet genom att mäta HbA1c, som en är markör för långsiktig blodsockerkontroll (glykemisk kontroll).19
Individer med typ 1 diabetes behöver vara medvetna om innebörden av optimala nivåer för blodsocker och sträva efter bra kontroll av blodsocker samt förbättrad riskfaktor profil överlag. Sjukdomen är förknippad med stor risk för kärlförändringar i ögonen och därför bör dessa individer regelbundet genomgå en ögonbottenundersökning och laserfotokoagulering är väldigt effektivt för att förhindra utvecklingen av dessa kärlförändringar.
Njurkomplikationer
Kärlförändringar i njuren och förändringar av njurens förmåga att filtrera blodet leder så småningom till njursvikt (nefropati). Tillståndet diagnostiseras efter graden av protein i urinen (albuminuri), risken för hjärt-kärlsjukdomar stiger markant vid försämring av njurfunktion, dvs ökning av albuminuri. Vetenskapliga studier som baseras på individer med typ 1 diabetes visar att njurfunktion är en otroligt viktig faktor och försämrad njurfunktion är en allvarlig riskfaktor för framtida komplikationer hos personer med typ 1 diabetes.
En betydande andel av alla individer med typ 1 diabetes utvecklar försämrad njurfunktion, dvs förhöjda nivåer av albumin i urinen (makroalbuminuri) men tillståndet kan reverseras om personen sköter sin diabetessjukdom väl och optimerar nivåerna för blodsocker samt andra faktorer som högt blodtryck och blodfetter.
Nervkomplikationer
Dessutom förekommer förändringar i nervsystemet, framför allt i benen samt den del av nervsystemet som har hand om automatiska processer t ex som mag-tarmfunktion, cirkulationssystemet, respiration och andra funktioner, dessa tillstånd heter perifier och autonom neuropati.
Komplikationen uppstår i nerverna pga dålig blodcirkulation till nerverna och höga nivåer av blodsocker (hyperglykemi), patienten upplever detta som försämrad känsel eller nedsatt motorisk kraft i benen, även balansen försämras och håravfall syns ibland på underbenet. Till slut finns risken att individer med typ 1 diabetes utvecklar fotsår och andra komplikationer i benen som kan få förödande konsekvenser, t ex infektion eller blodpropp.
Patienter kommer ofta i kontakt med vården pga komplikationer från småkärlssjuka. Nervsystemet som styr våra autonoma funktioner tar skada från kärlsjuka vilket resulterar i störningar hos cirkulationssystem och nervsystemet som blir sämre på att kontrollera plötsliga blodtrycksförändringar vilket leder till blodtrycksfall vid kroppslägesändring (ortostatism), nervsystemet blir sämre på att kontrollera blodtrycket nattetid och hjärtats elektriska system påverkas vilket leder till hjärtklappningar och sämre förmåga att hantera variationer i hjärtfrekvens.
Dessa förändringar ses framför allt hos äldre personer och först vid uttalade kärlförändringar i kroppen. Flera gamla personer med diabetes drabbas ofta av yrsel och fallolyckor på grund av försämrad kordination och balans till följd av kärl- och nervpåverkan i benen.
För individer med typ 1 diabetes finns det tydliga bevis för att optimal kontroll av sockernivåerna i blodet är förenat med en kraftigt lägre risk för hjärt-kärlsjukdomar och därför bör dessa individer eftersträva optimala nivåer av blodsocker (långtidsblodsocker, HbA1c). Av alla olika hjärt-kärlsjukdomar är det oftast kranskärlen som drabbas först, dvs blodkärlen som försörjer hjärtmuskeln med blod (kranskärlsjukdom, hjärtinfarkt).
Anledningen till detta tros bero på förhöjda nivåer av blodsocker som är särskilt skadligt för blodkärlen som försörjer hjärtmuskeln och påskyndar åderförkalkningen (aterosklerotiska processen) i dessa blodkärl. Risken för åderförkalkning i hjärnans blodkärl är också förhöjd hos individer med typ 1 diabetes.

Läs mer om Åderförkalkning (ateroskleros, åderförfettning).
Behandling av typ 1 diabetes
Behandlingsmål för blodsocker (HbA1c) vid typ 1 diabetes
Under de två senaste årtionden har behandlingen vid typ 1 diabetes gått ut på att minska sockernivåerna i blodet genom tillförsel av insulin, med målet att upprätthålla sockernivåerna så nära normala fysiologiska nivåer som möjligt samtidigt som man undviker plötsliga blodsockerfall (hypoglykemi).20
I uppföljningsstudier har man även observerat att riskminskningen som uppstår till följd av förbättrad blodsockerkontroll är långvarig, och effekten håller i sig flera år efter intensiv behandling. DCCT (Diabetes control and complications trial) var den första studien som visade den tydliga effekten av att behandla högt blodsocker (hyperglykemi) hos dessa patienter.
Det amerikanska diabetesförbundet (ADA) har beslutat sig för att individer med typ 1 diabetes ska sträva efter <7,5 % medan andra organisationer har föreslagit <6,5 % eller <7 %, i Sverige är behandlingsmålen för typ 1 diabetes <52 mmol/mol (6 % mono-S). Personer med typ 1 diabetes måste frekvent kontrollera sitt blodsocker, före måltider, innan sängdags och före träning.
När individer med typ 1 diabetes drabbas av annan sjukdom som t ex infektion så krävs mer täta blodsockerkontroller eftersom sockermetabolismen ändras under vissa särskilda förhållanden.
Alla individer med diabetes bör sträva efter optimala nivåer av blodsocker (HbA1c), god blodsockervariabilitet, dvs att blodsockret inte varierar allt för kraftigt under dygnet och få händelser med allvarliga blodsockerfall eller blodsockerstegringar (hypoglykemi och hyperglykemi).
Insulinbehandling vid typ 1 diabetes
År 1921 upptäcktes insulin av Dr. Frederick Banting och läkarstudenten Charles Best och redan året därpå behandlades den första patienten med insulin, kort därefter massproducerades läkemedlet. Innan detta behandlades individer med typ 1 diabetes med strikt kalorierestriktion. Insulin ges som sprutor under huden (subkutant) eller med insulinpumpar.
För att den externa insulintillförseln skall efterlikna bukspottskörtelns egna fysiologiska utsöndring av insulin så ges ofta kortverkande insulin till måltider samtidigt som långverkande ges, ibland är det en fördel att använda mix-insuliner som består av en blandning mellan lång- och kortverkande insulin.
När patienter först utvecklar typ 1 diabetes så krävs initialt högre doser av insulin, så småningom minskas insulindoserna när inflammationen kring beta-cellerna minskat. Efter detta kan långverkande insulinanaloger användas som behandling, exempelvis Tresiba, Lantus eller Levemir, dessa insuliner är verksamma i 20-42 timmar i kroppen beroende på insulinsort.
Faktorer som påverkar insulin
Flera faktorer påverkar insulinets aktivitet och verkningstid, faktorerna varierar beroende på insulinsort, insulingmängd, kroppstemperatur, stress och andra kroppsliga faktorer. Insulinet absorberas snabbare om det injiceras i buken jämfört med låret och genom att massera injektionsstället innan man injicerar sig så absorberas insulinet snabbare.
Lär dig mer om Insulin
En insulinregim måste utformas för varje individ så att den möter insulinbehovet hos individen beroende på dess aktiviteter under dygnet och mellan de olika måltiderna. Dygnsbehovet av insulin till en vuxen individ är normalt 0,5–0,8 E/kg, under tonåren kan detta behov stiga till över 1 E/kg.
Insulinresistens
Insulinresistens som är ett tillstånd som uppstår när den molekylära receptorn för insulin inte längre svarar som den ska vid stimulering av insulin, om individer med diabetes kräver över 1 E/kg för att upprätthålla goda nivåer av blodsocker så talar man om insulinresistens. Individer med stor fettmassa, central bukfetma eller hög kroppsmassa (BMI) samt stillasittande aktivitet kräver mer insulin än magerlagda individer med god fysisk aktivitet. Under särskilda tillstånd som stress, infektioner och kardiovaskulära händelser, t ex hjärtinfarkt eller stroke så ändrar sig insulinbehovet.
Det traditionella 4-dosprogrammet går ut på att ge kortverkande insulin före frukost, lunch och middag, samt en dos medelverkande insulin till natten. Vid behandling med direktverkande insuliner som t ex Humalog, Novorapid eller Apidra behövs vanligtvis fler injektioner med insulin per dygn. Flerdosregim kräver större engagemang från patienten med medför även flera fördelar då behandling är mer flexibel, patienterna har möjligheten att styra behandlingen bättre och optimera sitt blodsocker genom kontinuerligt mätande av sockret i blodet.
Patienter rekommenderas att utforma en behandlingsalgoritm tillsammans med deras läkare där man kommer överens om en anpassad dos för att parera blodsockerstegringar, detta underlättar för patienten att själv kontrollera och behandla förhöjda nivåer av blodsocker: en generell tumregel är om blodsocker stiger över > 10-12 mmol/L, ges en dos som motsvarar 5 % av dygnsdosen hos den individen och om blodsockret är >15 mmol/L är en extra dos motsvarande 10 % av dygnsdosen nödvändig, efter varje tilläggsdos är det viktigt att personen kontrollerar om sitt blodsocker.
När patienten utvecklar feber eller befinner sig i varma länder där man förlorar mycket kroppsvätska pga värmen så brukar insulinbehov stiga med en betydande procentandel, vissa menar att insulinbehovet stiger med ca 25 %.
| Insulinpreparat för användning vid typ 1 diabetes | |
| Direktverkande insulin | Apidra,
NovoRapid, Humalog |
| Korttidsverkande insulin | Actrapid,
Humulin regular, Insuman Rapid |
| Medelverkande insulin | Insulatard
Insuman Basal Humulin NPH |
| Långtidsverkande insulin | Levemir,
Lantus, Teujeo |
| Mix-insulin | Humalog Mix 25, Mix50
Novomix 30 |
Pumpbehandling vid typ 1 diabetes (insulinpump)
Insulinpump verkar vara mer effektivt för behandling mot typ 1 diabetes än dagliga insulininjektioner med insulinpenna. För att få behandling med insulinpump bör individen med diabetes ha minst 6 månaders erfarenhet av insulinbehandling med injektioner, vara erfaren med blodglukosmätning, kunna sköta pumpen och variera dosen efter sina egna mätningar.
Vissa observationella studier visar att insulinpump har bättre resultat än dagliga insulininjektioner, anledningen till detta tros vara att patienter med pump har mindre variation i blodsockret under dygnet. Tekniska framsteg har möjliggjort att mindre och bättre insulinpumpar utvecklats samt kontinuerliga glukosmätare och utvecklingen av en sann artificiell bukspottskörtel (pankreas) pågår.
Hypoglykemi (blodsockerfall)
Personer med typ 1 diabetes kan drabbas av svåra blodsockerfall (hypoglykemier) på grund av insulintillförseln. Allvarliga blodsockerfall resulterar i brist av socker (glukos) till hjärnan vilket kan leda till att nervcellerna dör. Blodsockerfall (hypoglykemi) som ger upphov till symptom behandlas oftast med ca 15 g enkelt socker från t ex juice, godis, sockerbitar och andra sötsaker kan öka blodsockernivån fort men detta kan behöva upprepas flera gånger, allvarliga blodsockerfall kräver oftast sjukhusövervakning första dygnen.
Andra orsaker till blodsockerfall (hypglykemi) inkluderar vissa sjukdomar, kraftig motion eller överdriven insulintillförsel. En glukagonspruta kan snabbt behandla ett blodsockerfall.
Läs mer om Lågt blodsocker (hypoglykemi)
Övriga behandlingar vid typ 1 diabetes
Bortsett från insulinbehandling bör varje individ med typ 1 diabetes sträva efter att äta en hälsosam kost för att minska risken för kardiovaskulär sjukdom, kalorifattig kost, ökad motion och fysisk aktivitet. För att optimera riskfaktor profilen bör dessa personer även förbättra sina blodfetter och blodtryck. Frekvent självmonitorering med kontinuerliga glukosmätare är viktiga och har visat sig resultera i förbättrad glykemisk kontroll.
Referenser
- SEARCH Study Group. SEARCH for Diabetes in Youth: a multicenter study of the prevalence, incidence and classification of diabetes mellitus in youth. Control Clin Trials. 2004;25(5):458-471. doi:10.1016/j.cct.2004.08.002.
- Rabinowe SL, Eisenbarth GS. Type I Diabetes Mellitus: A Chronic Autoimmune Disease? Symposium on Juvenile Diabetes. 1984;31(3):531-543. doi:10.1016/S0031-3955(16)34605-3.
- Atkinson MA, Eisenbarth GS. Type 1 diabetes: new perspectives on disease pathogenesis and treatment. Lancet. 2001;358(9277):221-229. doi:10.1016/S0140-6736(01)05415-0.
- Diaz-Valencia PA, Bougnères P, Valleron A-J. Global epidemiology of type 1 diabetes in young adults and adults: a systematic review. BMC Public Health. 2015;15(1):255. doi:10.1186/s12889-015-1591-y.
- Serrano-Rìos M, Goday A, Martìnez Larrad T. Migrant populations and the incidence of type 1 diabetes mellitus: an overview of the literature with a focus on the Spanish-heritage countries in Latin America. Diabetes Metab Res Rev. 1999;15(2):113-132.
- Kondrashova A, Seiskari T, Ilonen J, Knip M, Hyöty H. The “Hygiene hypothesis” and the sharp gradient in the incidence of autoimmune and allergic diseases between Russian Karelia and Finland. APMIS. 2013;121(6):478-493. doi:10.1111/apm.12023.
- Turner R, Stratton I, Horton V, et al. UKPDS 25: autoantibodies to islet-cell cytoplasm and glutamic acid decarboxylase for prediction of insulin requirement in type 2 diabetes. UK Prospective Diabetes Study Group. The Lancet. 1997;350(9087):1288-1293.
- Hagopian WA, Karlsen AE, Gottsäter A, et al. Quantitative assay using recombinant human islet glutamic acid decarboxylase (GAD65) shows that 64K autoantibody positivity at onset predicts diabetes type. J Clin Invest. 1993;91(1):368-374. doi:10.1172/JCI116195.
- Tuomi T, Groop LC, Zimmet PZ, Rowley MJ, Knowles W, Mackay IR. Antibodies to glutamic acid decarboxylase reveal latent autoimmune diabetes mellitus in adults with a non-insulin-dependent onset of disease. Diabetes. 1993;42(2):359-362.
- Ziegler AG, Rewers M, Simell O, et al. Seroconversion to multiple islet autoantibodies and risk of progression to diabetes in children. JAMA. 2013;309(23):2473-2479. doi:10.1001/jama.2013.6285.
- the TEDDY Study Group, Krischer JP, Lynch KF, et al. The 6 year incidence of diabetes-associated autoantibodies in genetically at-risk children: the TEDDY study. Diabetologia. 2015;58(5):980-987. doi:10.1007/s00125-015-3514-y.
- Mahon JL, Sosenko JM, Rafkin-Mervis L, et al. The TrialNet Natural History Study of the Development of Type 1 Diabetes: objectives, design, and initial results. Pediatr Diabetes. 2009;10(2):97-104. doi:10.1111/j.1399-5448.2008.00464.x.
- Ilonen J, Hammais A, Laine A-P, et al. Patterns of β-cell autoantibody appearance and genetic associations during the first years of life. Diabetes. 2013;62(10):3636-3640. doi:10.2337/db13-0300.
- Cooper JD, Howson JMM, Smyth D, et al. Confirmation of novel type 1 diabetes risk loci in families. Diabetologia. 2012;55(4):996-1000. doi:10.1007/s00125-012-2450-3.
- Melendez-Ramirez LY, Richards RJ, Cefalu WT. Complications of type 1 diabetes. Endocrinol Metab Clin North Am. 2010;39(3):625-640. doi:10.1016/j.ecl.2010.05.009.
- Rawshani A, Rawshani A, Franzén S, et al. Mortality and Cardiovascular Disease in Type 1 and Type 2 Diabetes. N Engl J Med. 2017;376(15):1407-1418. doi:10.1056/NEJMoa1608664.
- de Ferranti SD, de Boer IH, Fonseca V, et al. Type 1 diabetes mellitus and cardiovascular disease: a scientific statement from the American Heart Association and American Diabetes Association. Diabetes Care. 2014;37(10):2843-2863. doi:10.2337/dc14-1720.
- Giacco F, Brownlee M. Oxidative stress and diabetic complications. Circ Res. 2010;107(9):1058-1070. doi:10.1161/CIRCRESAHA.110.223545.
- Lachin JM, Genuth S, Nathan DM, Zinman B, Rutledge BN, DCCT/EDIC Research Group. Effect of glycemic exposure on the risk of microvascular complications in the diabetes control and complications trial–revisited. Diabetes. 2008;57(4):995-1001. doi:10.2337/db07-1618.
- Writing Group for the DCCT/EDIC Research Group, Orchard TJ, Nathan DM, et al. Association between 7 years of intensive treatment of type 1 diabetes and long-term mortality. JAMA. 2015;313(1):45-53. doi:10.1001/jama.2014.16107.