Om insulin: effekter, biverkningar och behandling vid diabetes
Vad är insulin och hur fungerar insulin?
Insulin är ett hormon som tillverkas i bukspottkörteln. Det medicinska namnet på bukspottkörteln är pankreas (pancreas). Namnet insulin kommer från latinets insula som betyder ö. De celler som tillverkar insulin kallas beta-celler och dessa celler finns i Langerhans öar (i bukspottkörteln). Bukspottkörteln innehåller många sådana öar och i dessa öar finns alltså beta-cellerna som tillverkar hormonet. Följande bild visar bukspottkörteln, Langerhans öar och beta-cellerna.
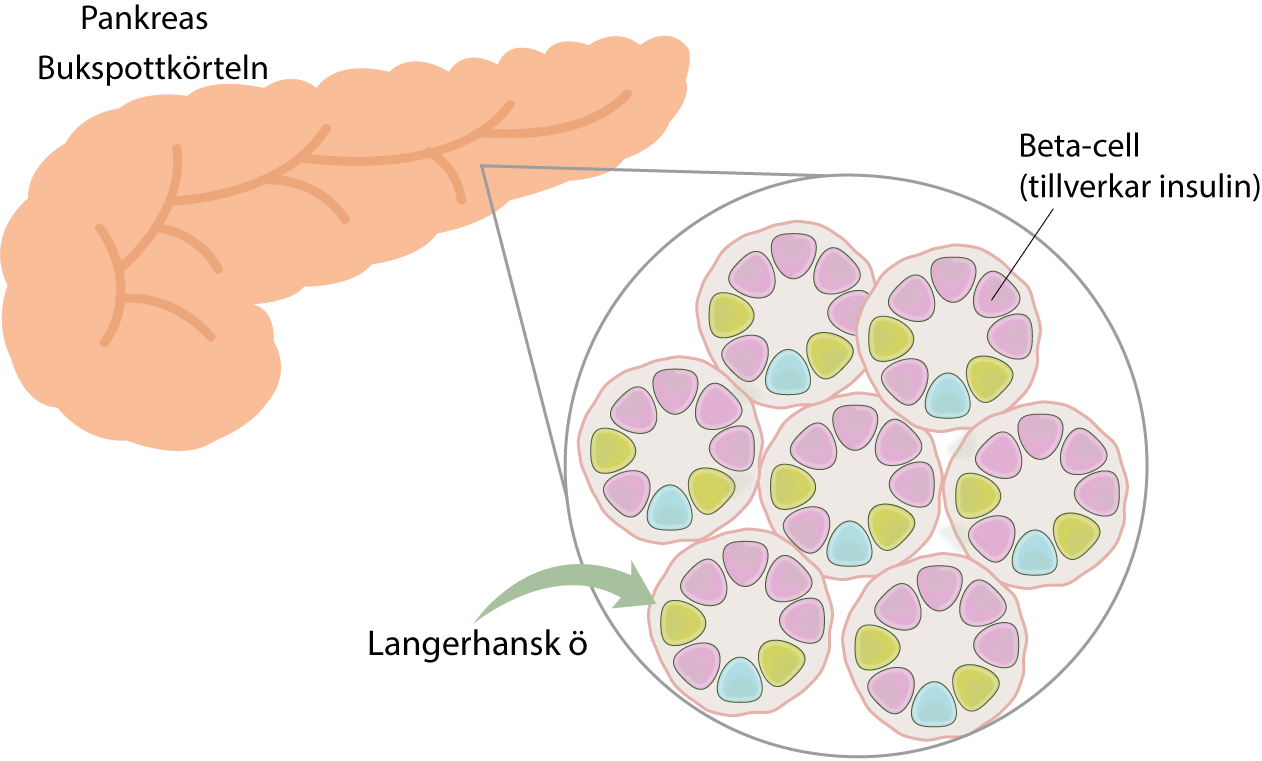
Insulin är alltså ett hormon som tillverkas av beta-cellerna i bukspottkörteln. Dessa beta-celler är placerade i de Langerhanska öarna. Hormonet har många funktioner i kroppen och de allra viktigaste funktionerna är som följer:
- Insulin reglerar vår omsättning av socker (glukos) och andra kolhydrater
- Insulin påverkar vår omsättning av fett
- Insulin påverkar vår omsättning av protein
Denna texten riktar sig till dig som har diabetes, övervikt eller fetma. Personer med typ 2 diabetes behöver ofta (men långt ifrån alltid) insulinsprutor för att reglera sitt blodsocker (glukos). Detta har två förklaringar:
- Typ 2 diabetes beror på att insulin har sämre effekt i kroppen, och då behövs mer insulin för att reglera omsättning av socker, fett och protein.
- Typ 2 diabetes leder gradvis till att beta-cellerna slutar fungera och därmed tillverkar mindre insulin. Då behöver man tillföra insulin via sprutor.
För typ 1 diabetes är situationen annorlunda. Personer med typ 1 diabetes har inga fungerande beta-celler och därmed inte heller någon egen tillverkning av hormonet. Alla personer med typ 1 diabetes måste därför tillföra insulin via sprutor för att kunna överleva.
I detta kapitel kommer vi gå igenom vilka effekter insulin har i kroppen och hur detta påverkar din hälsa. Vi kommer också diskutera när och varför man måste tillföra insulin via sprutor, samt hur detta skall hanteras.
Hur och när insulin frisätts i kroppen
Insulin frisätts alltså från bukspottkörtelns beta-celler. Dessa celler frisätter hormonet till blodet i följande situationer:
- När blodsockret stiger (socker stimulerar nämligen beta-cellerna så att de frisätter hormonet).
- När nivån av aminosyror (protein) ökar i blodet.
- När nivån av vissa hormoner (särskilt GLP-1 och GIP) ökar i blodet. Dessa hormoner kallas ”inkretiner”.
När man äter mat så sker alla dessa tre samtidigt! Mat innehåller ofta mycket kolhydrater, i alla dess former (druvsocker, fruktsocker, mjölksocker, maltsocker, stärkelse osv). Alla kolhydrater (förutom fibrer) blir till druvsocker (glukos) i kroppen! Mat innehåller även proteiner och när proteinerna kommer ner i tarmarna så bryts de ner till aminosyror som tarmarna tar upp. Dessa aminosyror hamnar också i blodet och kan stimulera beta-cellerna till att frisätta insulin. Sist men inte minst så frisätts GLP-1 och GIP när från tunntarmen när vi äter mat. GLP-1 och GIP stimulerar beta-cellerna kraftigt, vilket leder till frisättning av insulin.
Sammanfattning: beta-cellerna frisätter hormonet till blodet när vi äter mat. Ju mer kolhydrater man äter desto mer frisätts till blodet.
Effekter av insulin i kroppen
Insulin påverkar många organ och celler. Allra tydligast är hormonets effekt på omsättning av kolhydrater (socker, blodsocker), fett och protein. Låt oss titta på dessa effekter i detalj.
Insulins effekt på kolhydrater (socker)
- Insulin stimulerar organen (särskilt lever, fett och muskler) till att ta upp socker (glukos) från blodet. Då sjunker blodsockret och vävnaderna kan utnyttja glukos som bränsle.
- Insulin påverkar levern så att den slutar tillverka glukos (socker) och fortsätter lagra glukos i form av glykogen (glykogen är en lagringsform för glukos i kroppen). Insulin ser till att levern inte frisätter glukos (socker) till blodet och dessutom lagrar mer glukos i form av glykogen.
- I muskler leder hormonet till att musklerna tar upp glukos och lagrar överskottet i form av glykogen.
Sammanfattning: insulin gör att kroppens celler tar upp socker och använder det som bränsle. I levern och muskler kan dessutom glukos (socker) lagras i form av glykogen.
Insulins effekt på fett (lipider)
- Insulin minskar nedbrytning av fett i fettvävnaden. Det innebär att när vi äter mat så frisätts insulin som förhindrar nedbrytning av fett.
- Istället stimulerar insulin fettvävnaden till att producera mer fett (triglycerider). En del av det nya fettet kommer från matens fettinnehåll och resten kommer från att socker kan omvandlas till fett inuti fettvävnaden.
Sammanfattning: insulin leder till att vi tillverkar och lagrar mer fett.
Insulins effekt på protein
Insulin leder till att de flesta celler tar upp aminosyror som används för att tillverka proteiner.

Insulin är alltså ett hormon som leder till att kroppen rustar upp sig. Socker tas upp och överskott av socker lagras i form av glykogen. Aminosyror tas upp och används för att tillverka proteiner. Likaså ökar tillverkning och lagring av fett. Hormoner med sådana effekter kallas anabola hormoner, vilket syftar till att kroppen ”rustar upp sig”.
Vad händer mellan måltiderna, eller under fasta? Mellan måltider och under fasta så sjunker nivån av insulin i blodet och det gör att alla dessa processer går i andra riktningen. Med andra ord sker följande:
- Detta leder till att levern bryter ner glykogen till glukos (socker) och detta glukoset skickas ut till kroppen. På så vis kan vi fortsätta ha ett normalt blodsocker även i fasta och mellan måltider.
- Fettvävnaden slutar tillverka fett.
- Fetttvävnaden börjar istället bryta ner fett, som då kan användas som bränsle i kroppen.
- I levern och njurar kan fettsyror (som kommer från nedbrytning av fett) och aminosyror (som kommer från nedbrytning av protein) användas för att tillverka nytt socker (glukos).

Det innebär att låga nivåer av insulin leder till nedbrytning av fett och även nedbrytning av protein. Detta sker alltid under fasta och mellan måltider. Hormonet glukagon är mycket viktigt för vår ämnesomsättning under fasta (mellan måltider).
Vad är glukagon och vilka effekter har det hormonet?

Glukagon är ett hormon som frisätts av alfa-celler, vilka också finns i Langerhans öar! Alfa-cellerna frisätter glukagon när blodsockret sjunker, det vill säga mellan måltider och under fasta. Glukagon har motsatta effekter till insulin. Det innebär att glukagon höjer blodsocker! Med hjälp av glukagon kan vi alltså fortsätta ha normalt blodsocker även under fasta och mellan måltiderna.
I kroppen finns alltså en balans mellan insulin och glukagon. I samband med att vi äter mat så ökar nivån av insulin i blodet. Mellan måltider och under fasta sjunker nivån av insulin och istället ökar glukagon i blodet.
Läs mer
Matsmältning del 1: fett, protein och kolhydrater (socker) är våra näringsämnen
Matsmältning del 2: hur vi tar upp fett, protein & kolhydrater
Reglering av ämnesomsättning: hormoner & näringsämnen
Typ 1 diabetes: man saknar insulin
Vid typ 1 diabetes inträffar något extremt olyckligt. Kroppens immunförsvar angriper beta-cellerna och förstör dem. Det är än idag ingen som vet varför detta inträffar, men vi vet med stor säkerhet att det är immunförsvaret som angriper och dödar beta-cellerna. När beta-cellerna har dött så finns inte längre någon tillverkning av insulin och detta leder till att man blir mycket svårt sjuk och dör inom en eller ett par veckor, såvida man inte tillför insulin utifrån. Personer med typ 1 diabetes är därför helt beroende av att tillföra insulin med hjälp av insulinpennor. Typ 1 diabetes är alltså en autoimmun sjukdom, vilket innebär att sjukdomen orsakas av att immunförsvaret angriper kroppens egna celler.
Typ 2 diabetes: insulin fungerar sämre
Personer med typ 2 diabetes har till en början fullt fungerande beta-celler som kan tillverka insulin. Problemet vid typ 2 diabetes är istället att kroppen svarar sämre på insulin. Det innebär att fett, muskler och levern inte reagerar lika starkt på insulin och därmed har insulin en mindre effekt. Detta kallas insulinresistens. Bukspottkörteln försöker kompensera för detta genom att tillverka ännu mer insulin. Det innebär att personer med typ 2 diabetes ofta har höga nivåer av hormonet i blodet. Tyvärr blir situationen oftast värre och insulinresistensen ökar till den grad att blodsockret börjar stiga. Bukspottkörteln försöker kompensera men det lyckas inte. Efter några år brukar dessutom beta-cellernas funktion bli allt sämre och till slut kan de bli så utmattade att de slutar tillverka insulin.
Personer med typ 2 diabetes behöver oftast inte tillföra insulin i början av sjukdomen. Efter några år kan det dock bli aktuellt med insulin. Det märker man om blodsockret stiger trots att man sköter sin behandling. Det är nämligen ett tecken på att den egna tillverkningen av insulin börjar avta.
Hur tillverkas insulin i form av läkemedel?
Insulin har tillverkats sedan 1921, då man lärde sig ta ut insulin från bukspottkörteln på hundar, grisar och kor. På så vis kunde man rädda livet på personer med typ 1 diabetes. Förklaringen till att man kunde ta hormonet från djur och ge till människa är enkel: människans och djurens insulin är mycket lika. Dessvärre krävs hela 2 ton grisar för att tillverka 300 gram insulin. Dessutom tenderar effekten av hormonet från djur avta med tiden och detta beror på att människans immunförsvar upptäcker att insulinet inte är ”äkta” och därmed tolkar det som främmande. Immunförsvaret kan då attackera insulin från andra djurarter och det gör att insulinet får sämre och sämre effekt.
På 1980-talet kom det stora genombrottet. Man utvecklade en teknik som möjliggjorde att klistra in den mänskliga insulingenen (genen som beskriver hur insulin skall tillverkas) i bakterier. Det innebär alltså att den mänskliga genen för insulin klistrades in i bakteriernas DNA och då kunde man stimulera bakterierna till att producera mänskligt insulin. Detta gjordes första gången med bakterien E. coli. Man kan då starta med en enda bakterie som har insulingenen i sig och få den bakterien till att dela sig om och om igen. Varannan timma fördubblas antalet bakterier och det dröjer inte länge innan man har en hel bassäng med insulinproducerande E. coli. Så tillverkas hormonet idag.
Insulinanaloger: modifierade versioner av insulin
Det dröjde inte länge innan forskarna kom på att de skulle modifiera den mänskliga insulingenen, så att insulinet fick nya egenskaper. Genen för insulin är egentligen en kod som beskriver hur insulin skall se ut (insulin är ett protein). Man kan modifiera den koden och det ändrar insulinets egenskaper. Forskarna har experimenterat oerhört mycket med detta under åren och på så vis skapat insulinanaloger, vilket är modiferade versioner av insulin. Insulinanaloger kan ha snabbare eller långsammare effekt än vanligt mänskligt insulin. Dessa modifikationer gör att personer med diabetes kan få flera typer av insulin, vilket underlättar hanteringen av blodsockret.

Finns det risk att trigga igång Idiopatisk Urtikaria/ utslag när man påbörjar injicera insulin?
Det var bra att man kunde skapa insulin med hjälp av bakterier. Men sen ska dom så klart överdriva tro att dom är gud och ge insulinet nya egenskaper och ändra på dnat. Sjukt.