Allt om blodsocker (glukos) och HbA1c (långtidssocker)
Blodsocker, HbA1c (långtidsscoker) och blodsockermätare (glukosmätare)
Vad är blodsocker, glukos, blodglukos?
Kärt barn har många namn, vilket även gäller för socker. I människokroppen är det glukos vi kallar socker. Glukos är en sockerart och det är den enda sockerarten som kroppens celler kan använda för att framställa energi. När vi säger blodsocker, blodglukos, eller socker i blodet, så syftar vi på koncentrationen av glukos i blodet. Koncentrationen anges oftast med enheten mmol/L (millimol per liter). Alla personer med diabetes har onormalt högt blodsocker, vilket är själva definitionen av diabetes. Läs mer om typ 1 diabetes, typ 2 diabetes i separata kapitel.
Alla med diabetes har högt blodsocker
Vid diabetes är det viktigt att behandla det höga blodsockret för att minska risken för framtida komplikationer. Detta uppnås i första hand genom förbättrade kostvanor, ökad fysisk aktivitet och följsamhet till läkemedelsbehandling. De läkemedel som står till förfogande är antingen insulin eller diverse tabletter.
Ju högre blodsocker man har, desto större risk för komplikationer (följdsjukdomar) till diabetes. Högt blodsocker ökar framförallt risken för njursjukdom (nefropati), skador på näthinnan (retinopati, leder till nedsatt syn), samt skador på nervbanor (neuropati). Högt blodsocker ökar också risken för allvarliga hjärtkärlsjukdomar. Läs mer om komplikationer till diabetes här.
Hur man mäter blodsocker (glukos)
Blodsocker kan mätas på flera olika vis. I klinisk praxis kontrolleras vanligtvis koncentrationen av socker (glukos) i plasma, vilket kallas plasma-glukos (eller P-glukos). För att få diagnosen diabetes skall P-glukos i fasta vara ≥ 7.0 mmol/L. Ett onormalt högt P-glukos (≥ 7.0 mmol/L) måste bekräftas med ytterligare en provtagning.
Flera andra kliniker och framförallt sjukhus uppmäter även långtidssocker (Hemoglobin A1c, eller bara HbA1c) för att diagnostisera och kontrollera diabetes, detta blodprov får endast användas för diagnostik av typ 2 diabetes hos vuxna. HbA1c (långtidssocker) återspeglar medelvärdet för blodsockernivåerna under de 2-3 senaste månaderna och HbA1c nivåer som överstiger ≥ 48 mmol/mol används som gränsvärde för att fastställa diagnosen typ 2 diabetes.
Världshälsoorganisationen (WHO) säger att HbA1c-nivåer mellan 42-47 mmol/mol indikerar på ”pre-diabetes” tillstånd och Amerikanska Diabetes samfundet (ADA) menar att HbA1c mellan 39-47 mmol/mol är ett tecken på ”pre-diabetes”. Det förekommer även kliniker som undersöker blodsockermetabolismen med ett test som heter oral glukosbelastning (OGTT) där nivåer över ≥ 12,2 mmol/l indikerar att individen lider av diabetes.
Vid diabetes styrs behandlingen av blodsockernivåerna och patienter följes regelbundet för att kontrollera blodsockret. Forskningsstudier visar att komplikationsrisken vid diabetes minskar med mer än 3 % för varje 1 mmol/mol sänkning av HbA1c (långtidssocker), oberoende från vilken nivå sänkningen sker.
Kroppen reglerar blodsockernivåerna tätt som en del av den metaboliska homeostasen och hos personer med diabetes finns flera faktorer som orsakar försämrad blodsockermetabolism och förhöjda blodsockernivåer trots pågående behandlingen mot detta. Vi människor har oftast 4-6 gram glukos i blodet konstant. Glukos är ett socker som lagras i levern eller skelettmuskulaturen i form av större molekyler som heter glykogen, hos personer som fastar bevaras blodsockerkoncentrationen på konstant nivå genom att glykogendepåer spjälkas för att producera socker.
Glukos är den främsta energikällan för människor och är kritisk för många normala funktioner i ett antal vävnader, särskilt för hjärnan. Det finns olika sorters sockerarter och den som vår kropp använder mest kallas för glukos, andra sockerarter som vi äter är fruktos från frukt eller laktos från mjölk, som omvandlas till glukos i våra kroppar. Vår kropp brukar även bryta ner stärkelse för att utvinna glukos.
Glukos upptas från olika källor så som tarmarna, levern och muskulaturen, upptaget regleras delvis av hormonet insulin som utsöndras från bukspottskörteln.
Blodsockernivåerna är oftast lägst på morgonen, före dagens första måltid och stiger efter intag av föda eller dryck. Förhöjt blodsocker är en indikator på ett sjukdomstillstånd, oftast diabetes. Fortsatt hög blodsockernivå kalls hyperglykemi och låga nivåer kallas hypoglykemi. När kroppens blodsockernivåer är låga frisätter bukspottskörteln hormonet glukagon som i sin tur stimulerar levern till att utsöndra de lagrade sockret, glukagon stimulerar även levern till att producera mer socker. När blodsockernivåerna sedan stiger så minskar frisättningen av glukagon från bukspottskörteln för att stabilisera blodsockernivåerna.

Glykemiskt hemoglobin eller långtidssocker (HbA1c)
Hemoglobin A1c (HbA1c, långtidssocker) är ett mått på genomsnittligt blodsocker de senaste 2-3 månaderna. I de röda blodkropparna finns hemoglobin som binder till syret som sedan kan transporteras från lungorna och ut till kroppens alla vävnader. När hemoglobinet träffar på glukos så binder sockret till hemoglobinet, man säger då att hemoglobin har ”glykosylerats” och det benämns HbA1c.
De röda blodkropparna bildas i benmärgen och bryts ner efter ca 120 dagar av konstant cirkulation i kroppen. Det man mäter vid HbA1c provtagning är andelen (antingen i procent eller promille) glykoliserat hemoglobin. HbA1c anger därmed hur stor andel hemoglobin, i procent eller promille som har glukos bundet till sig. Har man haft höga blodsockernivåer i blodet kommer större andel av hemoglobinet vara glykoliserat och HbA1c nivåerna blir högre. Blodsockernivåerna under de senaste 30 dagarna avgör 50 % av värdet för HbA1c.
I kliniken bör man anpassa antalet årliga kontroller av HbA1c för varje individ, det är rekommenderat att HbA1c kontrolleras mellan 2-4 gånger per år. Det finns en hel del felkällor vid mätning av HbA1c som man bör vara medveten om, oftast handlar det om falskt låga HbA1c värden, dvs. att individen i själva verket har högre nivåer. Flera blodsjukdomar som leder till felkonstruerade beståndsdelar till proteiner i blodet och olika blodkroppar påverkar HbA1c nivåerna.
Tabell: Rekommendationer för HbA1c enligt Svensk Förening för Diabetologi
| Diabetes typ | Optimal kontroll | Acceptabla nivåer | Otillfredsställande nivåer |
| Typ 1 diabetes | ≤ 52 | 52-62 | ≥ 62 |
| Typ 2 diabetes | ≤ 42 | 42-52 | ≥ 62 |
Sambandet mellan HbA1c och småkärlssjuka (mikrovaskulära komplikationer) är väl behäftad, nivåerna för småkärlssjuka i ögonbotten (retinopati) ses redan vid HbA1c > 48 mmol/mol hos individer med typ 1 diabetes. HbA1c mindre än 48 mmol/mol rekommenderas för att minska risken för allvarliga ögon-, njur-, och nervskador, fastande plasma-glukos borde vara mindre än 6-8 mmol/l och mindre än 10 mmol/l under dagtid. Risken för komplikationer minskar ytterligare om man inte röker och samtidigt har ett bra blodtryck.
Vissa individer har svängande blodsocker som är svårreglerat och orsakar frekventa känningar och rekyler i blodsockernivåerna då blodsockret oftast stiger snabbt om det blir för lågt. Att uppnå ett HbA1c under 60 mmol/mol för en individ med typ 1 diabetes kräver ett välstrukturerat liv med täta blodsockermätningar, kunskaper om sjukdomen och behandling.
| Glykoliserat hemoglobin (HbA1c) | Plasma-Glukos |
| 40 | 6-7 |
| 50 | 7-9 |
| 60 | 9-10 |
| 70 | 10-12 |
| 80 | 12-13 |
| 90 | 13-15 |
| 100 | 15-17 |
| 110 | 16-18 |
| 120 | 17-20 |
Makrovaskulära komplikationer och HbA1c (långtidssocker)
I Sverige har man genomfört flera befolkningsstudier som undersökt sambandet mellan HbA1c och makrovaskulära komplikationer.{Tancredi:2015bc, Lind:2011ct, Lind:2014dd} I dessa studier har man observerat att även vid normala blodsockernivåer, dvs. HbA1c < 53 mmol/mol för individer med typ 1 diabetes och typ 2 diabetes, så ses en förhöjd risk för hjärt-kärlkomplikationer och förtidig död jämfört med allmänna befolkningen. Dessa epidemiologiska studier visar att normala blodsockernivåer innebär en fortsatt 2-4 gånger förhöjd risk för komplikationer.
Individer med diabetes verkar ha högst risk att utveckla hjärtsvikt jämfört med individer utan diabetes. Däremot visar dessa studier alltid att personer med diabetes och låga eller normala HbA1c nivåer har lägre risk för hjärt-kärlsjukdomar och död.
Risken ökar ytterligare om personen har högt blodtryck, höga blodfetter eller röker.
Diabetesdagbok
Individer med diabetes som regelbundet kontrollera sina blodsockernivåer bör använda en diabetesdagbok för att övervaka blodsockertrender och upptäcka mönster i vardagen som kan vara associerade till blodsockersvängningar. Diabetesdagboken gör det möjligt att hålla koll faktorer som kost och motion och hur detta påverkar ditt blodsocker genom att registrerar din kost, motion och blodsockervärden i den personliga dagboken. Dessutom underlättar detta vid uppföljningsbesöken med diabetessköterskan genom att tillsammans gå igenom diabetesdagboken. Därefter är det möjligt att vidta åtgärder för att rätta till det som förorsakar blodsockersvängningar.
Kontrollera blodsockret före och efter måltid (antingen 1 till 4 timmar före eller efter), detta hjälper dig att se hur bra du och din medicin hanterar olika måltider. Notera måltiderna som gör att blodsockret blir svårt att kontrollera och se om blodsockernivåerna är höga under vissa delar av dagen. Titta på hur motion, sjukdom och stress påverkar dina blodsockernivåer och doseringsdoser. För individer som antecknar blodsockervärden över ett antal år så är det möjligt att få se säsongstrender. Diabetesdagböcker finns att ladda ner gratis.
Rekommenderade glukosnvåer från National Institute for Clinical Excellence (NICE) för individer med- och utan diabetes ses här nedan.
Tabell: Rekommenderade blodsockernivåer enligt NICE
| Diagnos | På morgonen | Före måltid | 90 min efter måltid |
| Icke-diabetiker | 4.0 – 5.9 mmol/L | < 7.8 mmol/L | |
| Typ 1 diabetes | 5.0 – 7.0 mmol/L | 4.0 – 7.0 mmol/L | 5.0 – 9.0 mmol/L |
| Typ 2 diabetes | 4.0 – 7.0 mmol/L | < 8.5 mmol/L | |
| Minderårig med typ 1 diabetes | 4.0 – 7.0 mmol/L | 4.0 – 7.0 mmol/L | 5.0 – 9.0 mmol/L |
Tabell: Diagnoskriterier för diabetes, nedsatt glukostolerans och förhöjt fasteblodsocker
| Plasma-glukos | Normal | Pre-diabetes | Diabetes |
| Random | 4.0 – 5.9 mmol/L | < 7.8 mmol/L | |
| Fasting | 4.0 – 7.0 mmol/L | < 8.5 mmol/L | |
| 2 – h efter måltid | 5.0 – 7.0 mmol/L | 4.0 – 7.0 mmol/L | 5.0 – 9.0 mmol/L |
| Minderårig med typ 1 diabetes | 4.0 – 7.0 mmol/L | 4.0 – 7.0 mmol/L | 5.0 – 9.0 mmol/L |
Blodglukosmätare (blodsockermätare)
Hanteringen av diabetes har blivit enklare i och med att tekniken förbättras. Idag använder flera patienter kontinuerliga blodglukosmätare i hemmet för att ständigt kontrollera blodsockernivåerna. Teknologin ger en möjligheten att skapa diagram över ens egna blodsockertrender, spara datum för vissa blodsockervärden, insulindoserna och mängden av träning.
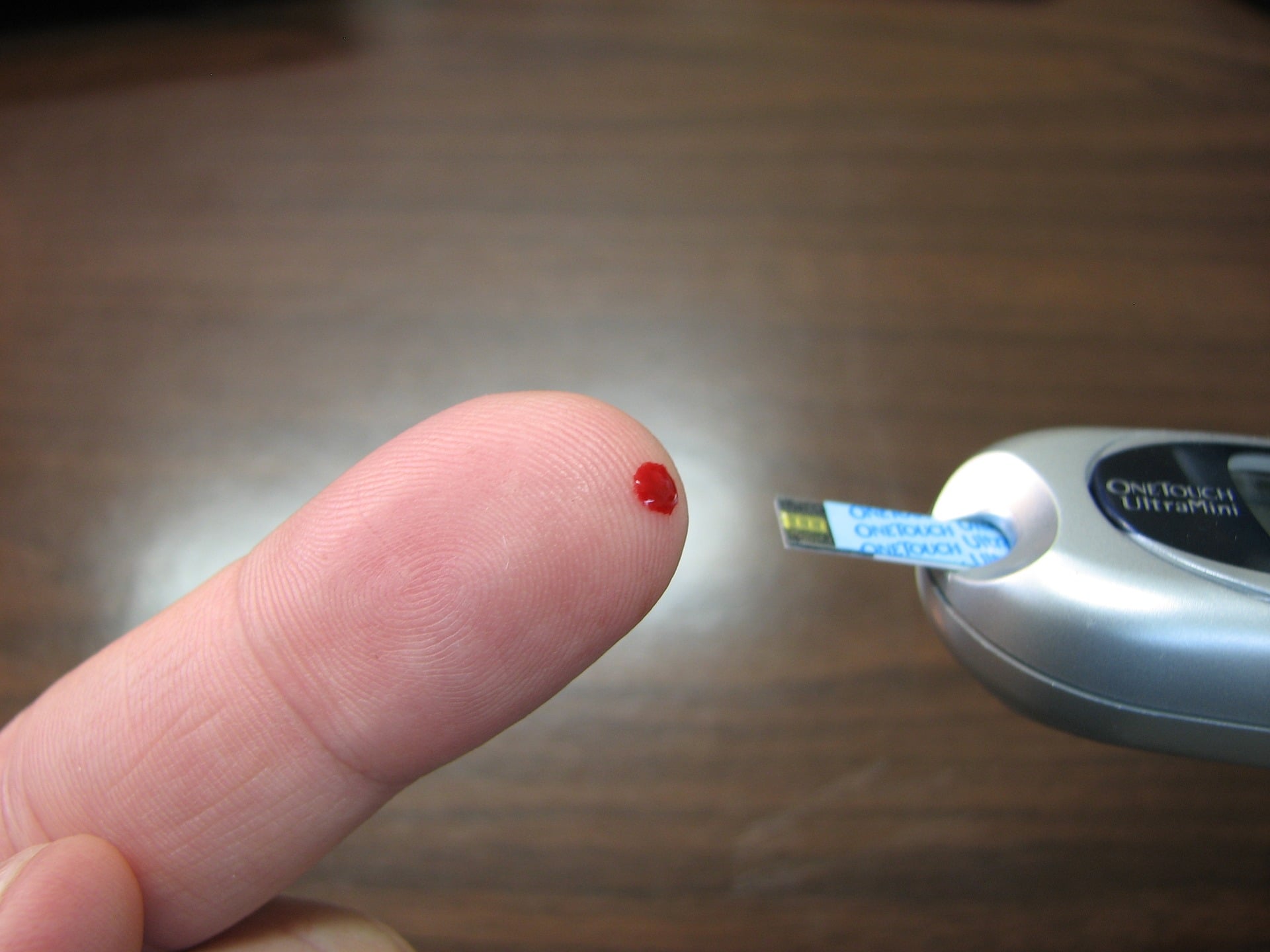
Majoriteten av individerna med diabetes mäter blodsockernivåerna genom en sedvanlig blodglukosmätare där man sticker sig på en kroppsdel, oftast fingertopparna och registrerar sockerhalten i en bloddroppe. Ett lågt värde (P-glukos < 3 mmol/L) skall alltid åtgärdas. Vid vissa tillstånd bör man kontrollera blodsockret mer frekvent, exempelvis vid infektioner, i samband med kraftig fysisk ansträngning, långa resor, samtidigt kortisonbehandling och under lång bilkörning.
Patienter med typ 2 diabetes och enbart tablettbehandling som medicineras med antingen Metformin, Glitazoner, GLP-1 analoger, DPP4-hämmare och SGLT-2 hämmare behöver inte kontrollera blodsockret dagligen då risken för blodsockerfall (hypoglykemier) är väldigt ovanliga. Hos äldre individer med diabetes strävar man inte lika noggrant efter att minska risken för hjärt-kärlkomplikationer utan att reducera risken för akuta komplikationer som diabetes ketoacidos eller hypoglykemi, därför är det mer accepterat att äldre individer har högre blodsockernivåer.
Tabell: Felmarginal vid mätning av blodsocker
| P-glukos | Nedre gräns | Övre gräns |
| 3.5 | 2.6 | 4.3 |
| 4.0 | 3.1 | 4.8 |
| 5.0 | 4.1 | 5.8 |
| 6.0 | 5.1 | 7.0 |
| 7.0 | 5.9 | 8.2 |
| 8.0 | 6.8 | 9.4 |
| 9.0 | 7.6 | 10.5 |
| 10.0 | 8.5 | 11.7 |
Precisionen hos blodglukosmätare kan påverkas av flera faktorer och personer med diabetes som regelbundet kontrollera sina blodglukosvärden bör känna till de övre och nedre gränsvärden för att uppskatta vart deras faktiska blodsockervärde är. Temperaturen kan påverka dessa maskiner som fungerar bäst vid rumstemperatur. Din vårdpersonal kan sedan använda denna information för att förbättra din behandling, exempelvis genom att informera om matval och mängder av föda, vara till hjälp för beslut av läkemedelsdosering och för att identifiera perioder med höga och låga blodglukosnivåer.
Alla personer som använder insulin för behandling av typ 1 diabetes och typ 2 diabetes ska regelbundet kontrollera sina blodsockernivåer. Vissa personer som använder läkemedel från läkemedelsgruppen Sulfonylurea, bör också testa sina blodsockernivåer för att identifiera perioder med låga blodsockernivåer eftersom läkemedlet är associerat med blodsockerfall.
Individer med diabetes har olika attityder när det kommer till kontroll av blodsockret. Många anser att regelbundna kontroller av blodsocker inte är till hjälp och bara bidrar till ångest. Däremot tycker flera andra, särskilt de som är medvetna om hur man tolkar resultaten och vidtar lämpliga åtgärder, intresserade av att regelbundet kontrollera sina blodsockernivåer för att optimera sin diabetesbehandling.
Personer med typ 1 diabetes bör testa sina blodsockernivåer minst 4 gånger per dag, inklusive före varje måltid och innan de lägger sig, vissa personer med typ 1 diabetes kontrollerar sina blodsockernivåer ca 10 gånger dagligen. I Västra Götalandsregionen beräknas kostnaden för 10 blodglukosmätningar varje dag ligga kring 10.000kr per år. Personer med typ 2 diabetes som inte behandlas med insulin brukar vanligtvis inte få tillgång till blodglukosmätare i hemmet men det finns evidens för att strukturerad övervakning av blodsockernivåer hos personer typ 2 diabetes är till fördel och kan förbättra deras diabeteskontroll.
Blodglukosmätning är en stor del av diabetesbehandlingen för personer med diabetes och vanliga testplatser på kroppen kan bli smärtsamma över tid, därför har experter identifierat alternativa testplatser. Fingertopparna används traditionellt för blodsockerprov eftersom att de har många kapillärer (småkärl), däremot har fingertopparna många nervändar och är därför känsliga. Alternativa testplatser är handflatan, den övre delen av underarmen, buken och låret. Alla blodglukosmätare kan inte mäta blodsockernivåerna från alla dessa kroppslokalisationer men fingertopparna, buken och låret brukar fungera för de flesta blodglukosmätarna.
Kontinuerlig glukosmätning (CGM)
Blodglukosmätare i hemmet har varit ett stort steg framåt för diabetiker. På senare tid har man utvecklat kontinuerlig glukosmätning som inte längre innebär det obehagliga sticker i fingertopparna och blodsockernivåerna registrerar kontinuerligt. När kontinuerliga glukosmätare (Continous Glucose Monitoring, CGM) mäter dina blodsockernivåer registreras detta i ett hanteringssystem som kan lagra oerhört mycket data, i efterhand är det möjligt att kontrollera datum för olika blodsockernivåer och hur dessa relaterar till insulindoser eller mängden av träning. Med ökad tillgång till nätverk är det möjligt att individer med diabetes kan överföra data för sina blodsockernivåer till sin läkare. Din vårdpersonal kan sedan använda denna information för att förbättra din behandling.
Flera olika faktorer som hobbys, aktiviteter och personliga preferenser kan påverka ens val att välja en kontinuerlig blodglukosmätare. En blodglukosmätare använder blod för att uppmäta sockernivåerna medan en kontinuerlig glukosmätare placeras i kroppen men inte i blodomloppet, sensorerna för en kontinuerlig glukosmätare mäter glukosen i den interstitiella vätskan, dvs. vätskan i och runt kroppens celler.
Dessa apparater innebär mindre invasiv teknik för mätning av glukos. Kopplingen mellan blodsockernivåerna och sockernivåerna i den interstitiella vätskan studeras noggrant men värden i blodet reflekterar nivåerna i den interstitiella vätskan väl. Att se blodsockernivåer i realtid kan hjälpa individen att fatta mer informerade beslut om hur de ska balansera sin kost, fysiska aktivitet och läkemedel.

En fördel med kontinuerlig glukosmätning är att apparaten alltid registrerar glukosnivåer, oavsett om personen duschar, jobbar, tränar eller sover. Apparaten kan larma när glukosnivån är för låg eller för hög. Det är möjligt att registrera tiden man äter, när man tränar eller tar sina mediciner. Apparaten behöver däremot kontrolleras två gånger dagligen. Det är nödvändigt att sticka sig någon gång dagligen för att kalibrera apparaten och sensorn behöver dessutom bytas ut efter 3-7 dagar beroende på modell. Individer med typ 1 diabetes och intensiv insulinbehandling, dålig diabeteskontroll eller oförmåga att känna av blodsockerfall bör överväga kontinuerlig glukosmätning.

Artificiell pankreas (konstgjord bukspottkörtel)
En artificiell pankreas (bukspottskörtel) använder en konstgjord teknik för att efterlikna en bukspottskörtel. Tekniken utsöndrar insulin som svar på förändrade blodsockernivåer på ett liknande sätt som en mänsklig bukspottskörtel. Det finns tre huvudsakliga artificiella pankreassystem som forskare arbetar med: Closed-loop artificiell pankreas, bionisk pankreas och implanterad artificiell pankreas.
Den metod som undersökts mest är Closed-loop pankreassystemet där man sammankopplar en insulinpump och en kontinuerlig glukosmätare som kommunicerar med varann och en liten dator beräknar hur mycket insulin den skall injicera i kroppen beroende på blodsockernivåerna. En bionisk pankreas har alla funktioner som en Closed-loop har fast maskinen kan även injicera glukagon för att höja blodsockernivåerna om det skulle behövas. Implanterad pankreas innebär att man implanterar en gel som frisätter insulin beroende på blodsockernivåerna, den implanterade apparaten går sedan att fylla med ny gel.



Kan jag få mitt HBA1c hemskickat, ska på läkarbesök för körkortet nästa måndag, Tyvärr så har jag fel på telefonen för närvarande men det löser sig vilken dag som helst. Hälsningar Alf Gund.