Fetma står inför en transformation
Vad är fetma?
Fetma är en stark riskfaktor för utveckling av typ 2 diabetes, hjärt-kärlsjukdomar och vissa typer av cancer. Fetma kännetecknas av överdriven mängd kroppsfett (BMI > 30 kg/m2) som oftast ansamlas runt buken, midjan och lårben.
Det är fortfarande möjligt att en individ kan lida av fetma om BMI < 30 kg/m2. Flera personer har stora mängder bukfetma, tydligt överskott av underhudsfett och en kroppskonstitution som resulterar i att BMI är lägre än 30 kg/m2 fastän de har tydliga fettdepåer på kroppen.
Även individer med typ 1 diabetes når idag hög ålder och hinner utveckla fetma och övervikt. Fetma bland personer med typ 1 diabetes är ett växande problem då dessa personer kräver högre insulinnivåer jämfört med normalviktiga personer som lever med typ 1 diabetes. Fetma påverkar även blodsockernivåerna (HbA1c) och är ett förstadium (pre-diabetes) till typ 2 diabetes.
Fetma ansågs länge vara en riskfaktor för flera andra sjukdomar men numera anser vi att fetma är en sjukdom i sig. Övervikt definieras som BMI > 27.5 kg/m2.
Fetma bidrar till ökad risk för följande sjukdomar
- Hjärtinfarkt
- Kranskärlssjukdom
- Hjärtsvikt (både hjärtsvikt med nedsatt- och bevarad pumpförmåga)
- Stroke
- Typ 2 diabetes
- Insulinresistens (nedsatt känslighet för insulin)
- Njursjukdom
- Hjärtmuskelsjukdomar
- Benartär sjukdom (åderförkalkningar i benens blodkärl)
- Förmaksflimmer
- Högt blodtryck
- Höga blodfetter
- Demens (både Alzheimers och vaskulär demens)
- Cancer (ex bröst, tjocktarm, lever, prostata, genitala tumörer)
- Sömnapné
- Ledsjukdomar
- Depression
- Infektioner
- Leversvikt
- Sura uppstötningar
- Hudsjukdomar (ex. Psoriasis, eksem)
- Gikt
- Gallstenar
- Manlig infertilitet
- Polycystisk ovariesyndrom (PCOS)
- Hypogonadism
- Lungemboli (blodproppar i lungor)
Fetma är växande global hälsokris
Mellan 1975 och 2014 ökade antalet vuxna med fetma globalt från 105 miljoner till 641 miljoner. Detta innebär en ökning från 4% till 13% av den totala befolkningen. Experter förutspår att detta antal kommer att fortsätta öka till ca 1.5 miljard människor år 2030, oavsett kön eller var man bor. Idag lever nästan 2 miljarder människor med övervikt.
En huvudorsak till den växande fetmapandemin är dålig kost och låg fysisk aktivitetsnivå. Det är framför allt kosten som orsaken explosionen av fetma, kolhydratrik kost, processerad mat, dåliga fetter och läsk har orsakat en av vår tids största hälsoproblem.
Traditionella metoder för viktminskning
Traditionella metoder för viktminskning har inkluderat ändringar i livsstilen, såsom ökad fysisk aktivitet och minskat kaloriintag. Dessa metoder kan leda till en initial viktminskning på 5-8%. Men tyvärr är det ofta svårt att behålla denna viktminskning på lång sikt. En metaanalys visade att 56% av vikten återfås inom två år och hela 79% inom fem år.
Kroppens försvar mot viktnedgång
En av de största utmaningarna vid behandling av fetma är kroppens naturliga försvarsmekanismer som bevarar energi och därmed hindrar långvarig viktminskning. När kaloriintaget minskas, minskar också kroppens energiförbrukning, vilket gör det svårare att gå ner i vikt och lättare att gå upp igen.
Framsteg inom läkemedelsbehandlingar för fetma
Tidigare var fetmakirurgi den mest effektiva metoden för långvarig viktminskning. Denna typ av kirurgi har därför varit måttstocken för utvecklingen av läkemedel mot fetma.
Nyligen har dock läkemedel som påverkar flera hormoner i kroppen visat sig vara effektiva för att minska kroppsvikt, vilket kan förändra framtidens fetmabehandlingar. Dessa läkemedel, som inkluderar agonister för GLP-1, glukagon och GIP, kan leda till betydande viktminskning och kan därför erbjuda ett alternativ till kirurgiska ingrepp.
Hormoner och kroppsviktsreglering
Hjärnans och fettvävnadens roll
Regleringen av kroppsvikt styrs främst av hjärnan, fettvävnaden, levern och skelettmuskler som ständigt analyserar information om kroppens energitillstånd för att justera matintag, mättnadskänsla och energibalans.
Hormoner som är involverade i regleringen
- Leptin – Frisätts från fettvävnad
- Ghrelin – Frisätts från magsäcken
- Insulin – Frisätts från bukspottkörteln (pankreas)
- Glukagon – Frisätts från bukspottkörteln
- Adiponektin – Frisätts från fettvävnad
- Resistin – Frisätts från fettvävnad
- Glukagonliknande peptid-1 (GLP-1) – Frisätts från tunntarmen
- Glukosberoende insulinotropisk polypeptid (GIP) – Frisätts från tunntarmen (duodenum och jejunum)
- Kortisol – Frisätts från binjurarna
- Natriuretiska peptider (ANP och BNP) – Frisätts från hjärtat
- Fetma-inducerad leverfibros tillväxtfaktor 21 (FGF21) – Frisätts från levern
- Peptid YY (PYY) – Frisätts från tunntarmen
- Cholecystokinin (CCK) – Frisätts från tunntarmen
- Neuropeptid Y (NPY) – Frisätts från hjärnan
- Melanocytstimulerande hormon (α-MSH) – Frisätts från hjärnan (hypotalamus)
- Orexin – Frisätts från hjärnan (hypotalamus)
- Endokannabinoider – Frisätts från flera vävnader, inklusive hjärnan
- T3 och T4 (Trijodtyronin och Tyroxin) – Frisätts från sköldkörteln
- Amylin – Frisätts från bukspottkörteln
- Proopiomelanokortin (POMC) – Frisätts från hjärnan (hypotalamus)
Hormoner från mag-tarmkanalen som reglerar aptit
Figuren nedan visar hur olika hormoner som frisätts från mag-tarmkanalen signalerar till hjärnan via blodcirkulationen och nerver att kroppen behöver energi genom föda. Än så länge har fetma revolutionerats av relativt få hormonläkemedel, såsom GLP-1 (Ozempic, Wegovy).
Inom kort lanseras nya läkemedel som redan är godkända i USA och kombinerar GLP-1 med GIP (gastric inhibitory peptide) och GCGR (glukagon receptor). Nya läkemedel som undersökts i kliniska prövningar utvärderar effekten av FGF21, Amylin, CCK, Ghrelin och PYY.
I framtiden har vi nog flera läkemedel som kommer att minska risken för fetma, diabetes och nästa hundra andra kroniska sjukdomar. I själva verket börjar vi inse att dessa läkemedel inte bara minskar risken för sjukdomar, de bidrar till en längre livslängd.

Glukagon: ett hormon med många verningsmekanismer
Glukagon är traditionellt känt för sin förmåga att höja blodsockret genom att stimulera glukosproduktion i levern. Men det har också en roll i kroppsviktshantering. Forskning har visat att glukagon kan öka energiförbrukningen och minska matintaget, vilket gör det till en attraktiv kandidat för behandling av fetma.
GLP-1-baserade läkemedel
GLP-1 och dess effekt på kroppen
GLP-1 (glukagonliknande peptid-1) är ett hormon som frigörs från tarmen och spelar en central roll i regleringen av blodsockret genom att stimulera insulinfrisättning och hämma glukagonutsöndring. GLP-1 har också visat sig ha positiva effekter på hjärt-kärlsystemet och hjärnan, inklusive skydd mot celldöd och inflammation samt minskad matintag.

Hur GLP-1 bidrar till viktnedgång och blodsockerkontroll
Figuren nedan visar att läkemedel med GLP1 minskar produktionen av nytt socker i levern (glukoneogenes) samt inflammationen och fettinlagringen i levern (steatos) som förbättrar leverfunktionen och kroppens metabolism.
I mag-tarmkanalen minskar magtömningen och tarmrörelserna som för maten framåt i tarmarna. I hjärnan minskar aptit och beteenden kopplat till överdrivet födointag. I muskler ökar insulinkänsligheten, dvs insulinresistens minskar i musklerna, som är ett av kroppens största organ, dessutom ökar sockeruptaget vilket leder till lägre blodsockernivåerna, eftersom sockret som finns i cirkulationen absorberas av musklerna.

I bukspottkörteln (pankreas) ökar frisättningen av insulin. Studier har visar att även nyproduktion av insulin ökar. Hormonet glukagon frisätts i lägre nivåer, detta hormon tar sig till levern där det stimulerar levern till att skapa nytt socker och även frisätta socker ut i blodet. En annan fördel är att de insulinproducerande beta-cellernas överlevnad förbättras.
GIP och dess potentiella roll
GIP (glukosberoende insulinotropisk polypeptid) är ett annat hormon som frigörs från tarmen och har visat sig främja fettlagring under vissa förhållanden. Men GIP kan också stimulera fettförbränning och minska matintaget, särskilt när det kombineras med GLP-1. Forskare undersöker nu hur kombinationen av dessa hormoner kan användas för att uppnå betydande viktminskning.
Läkemedel med flera verkningsmekanismer
Kombinerade effekter av GLP-1, GIP och Glukagon
De senaste framstegen inom läkemedelsutveckling har lett till skapandet av polyagonister, som kombinerar effekterna av GLP-1, GIP och glukagon. Dessa läkemedel verkar på flera hormonreceptorer samtidigt, vilket möjliggör en kraftfull och hållbar viktminskning.
Fördelarna med polyagonister
Polyagonister erbjuder fördelen av att kunna ge en större viktminskning jämfört med läkemedel som riktar sig mot endast en receptor. Genom att kombinera olika verkningsmekanismer kan dessa läkemedel förbättra viktminskning och samtidigt minska risken för biverkningar.
Utvecklingen av GLP-1R-agonister för behandling av typ 2 diabetes och fetma
Upptäckten av GLP-1 och dess potential
GLP-1 (glukagonliknande peptid-1) upptäcktes som ett insulinfrisättande hormon med betydande effekter på blodsockernivåer. Dessutom har GLP-1 visat sig ha positiva effekter bortom dess verkan på bukspottkörteln, inklusive skydd för hjärtat och hjärnan.
Detta gjorde GLP-1 till ett attraktivt mål för utveckling av läkemedel för behandling av typ 2-diabetes och fetma.
Begränsningar med naturligt GLP-1
Det naturliga GLP-1-hormonet har dock en mycket kort halveringstid, vilket innebär att det snabbt bryts ner i kroppen och elimineras via njurarna. Detta begränsar dess användning som ett läkemedel. För att övervinna dessa begränsningar har forskare utvecklat modifierade versioner av GLP-1 som är mer stabila och långverkande.
Utveckling av GLP-1 analoger
Genom olika kemiska modifieringar har forskare skapat GLP-1-analoger som är mer motståndskraftiga mot nedbrytning och som har längre verkan i kroppen. Dessa inkluderar läkemedel som exenatid, liraglutid och semaglutid, som administreras genom injektioner, antingen dagligen eller veckovis.
Effekten av GLP-1 på viktminskning
Dessa GLP-1-analoger har visat sig vara effektiva för behandling av T2D och har även visat sig leda till viktminskning. Till exempel visade studier att semaglutid, som administreras en gång i veckan, kunde minska kroppsvikten med upp till 14,9% hos personer med fetma. Denna viktminskning var något mindre effektiv hos personer med både fetma och T2D.
Multi-receptor agonister för behandling av typ 2 diabetes och fetma
Introduktion till multi-receptor agonister
Nyligen har forskare börjat utveckla läkemedel som verkar på flera hormonreceptorer samtidigt, så kallade multi-receptor agonister. Dessa läkemedel kombinerar effekterna av GLP-1 med andra hormoner som glukagon och GIP för att uppnå större viktminskning och bättre blodsockerkontroll.
GLP-1R/GCGR co-agonister
De första multi-receptor agonisterna kombinerade GLP-1 med glukagonreceptoragonister (GCGR). Genom att kombinera GLP-1: s aptitdämpande effekter med glukagons förmåga att öka energiförbrukningen, har dessa läkemedel visat sig vara mycket effektiva för att minska kroppsvikt och förbättra blodsockernivåer.

Kliniska Framsteg med GLP-1R/GCGR Co-agonister
Ett av de första läkemedlen i denna kategori var SAR425899, som visade sig minska kroppsvikten betydligt hos både möss och människor. Men trots lovande resultat avbröts den kliniska utvecklingen av SAR425899 på grund av biverkningar som illamående och kräkningar.
Nya läkemedel: Mazdutide och Cotadutide
Mazdutide är ett annat exempel på en GLP-1R/GCGR co-agonist som har visat sig minska kroppsvikt och förbättra metabolismen hos personer med fetma. Ett annat läkemedel, cotadutide, har visat sig minska fett i levern och förbättra blodsockernivåer, vilket gör det till ett lovande alternativ för behandling av fetma och leverproblem.
Dessa läkemedel är under utveckling av Innovent Biologics och AstraZenenca. Det företag som är längst fram i utvecklingen är Novo Nordisk och Eli & Lilly som har både dubbel- och trippelagonister på väg ut på marknaden. Dessa är betydligt mer effektiva än Semaglutid (Wegovy & Ozempic).
Utvecklingen av triagonister: nästa steg i fetmabehandling
Vad är triagonister?
Triagonister är läkemedel som verkar på tre olika hormonreceptorer samtidigt. Dessa inkluderar GLP-1, GIP och glukagon. Genom att kombinera dessa tre hormoner hoppas forskare kunna erbjuda ännu effektivare behandlingar för fetma och relaterade metabola sjukdomar.
Fördelarna med triagonister
Fördelen med triagonister är att de kan erbjuda ännu större viktminskning och bättre hantering av blodsockernivåer jämfört med läkemedel som endast riktar sig mot en eller två receptorer. Dessa läkemedel har potential att bli en ny standard för behandling av fetma och relaterade sjukdomar.

Effekter av GLP-1 och GIP: framtidens behandlingar för fetma
Introduktion till GLP-1R/GIPR agonist
GLP-1 och GIP är två tarmhormoner som är viktiga för att reglera kroppsvikt och blodsockernivåer. GLP-1 har länge varit känt för att stimulera insulinfrisättning och minska aptiten, medan GIP har upptäckts spela en viktig roll i fettmetabolism och viktminskning. Genom att kombinera dessa två hormoner i en enda behandling hoppas forskare kunna erbjuda en mer effektiv lösning för fetma och typ 2-diabetes (T2D).
Utvecklingen av de första GLP-1R/GIPR agonist
Den första generationen av GLP-1R/GIPR co-agonister utvecklades för att kombinera effekterna av GLP-1 och GIP i en enda molekyl. Prekliniska studier visade att dessa co-agonister var mycket effektiva för att minska kroppsvikt och förbättra blodsockernivåer hos möss med fetma, vilket överträffade resultaten som erhållits från behandlingar som enbart använde GLP-1.
Tirzepatide: en banbrytande GLP-1R/GIPR agonist
Tirzepatide är en av de mest lovande GLP-1R/GIPR co-agonisterna som har utvecklats. Detta läkemedel är särskilt effektivt eftersom det aktiverar GIP-receptorn mer än GLP-1-receptorn, vilket resulterar i en kraftfull kombinationseffekt som leder till betydande viktminskning och förbättrad blodsockerkontroll.
Kliniska studier av Tirzepatide
Tirzepatide har genomgått omfattande kliniska prövningar, där det har visat sig vara mycket effektivt för att behandla både fetma och T2D. I dessa studier har deltagare som fått tirzepatide upplevt betydande minskningar i kroppsvikt och förbättringar i deras blodsockernivåer jämfört med andra behandlingar.
Resultat från SURPASS- och SURMOUNT-studierna
I de omfattande SURPASS-studierna har tirzepatide jämförts med andra diabetesbehandlingar och har visat överlägsna resultat när det gäller att sänka HbA1c-nivåer (en viktig markör för blodsockerkontroll) och att minska kroppsvikt. Dessa studier har även visat att tirzepatide är effektivt i olika patientgrupper, inklusive de med hög risk för hjärt-kärlsjukdomar.
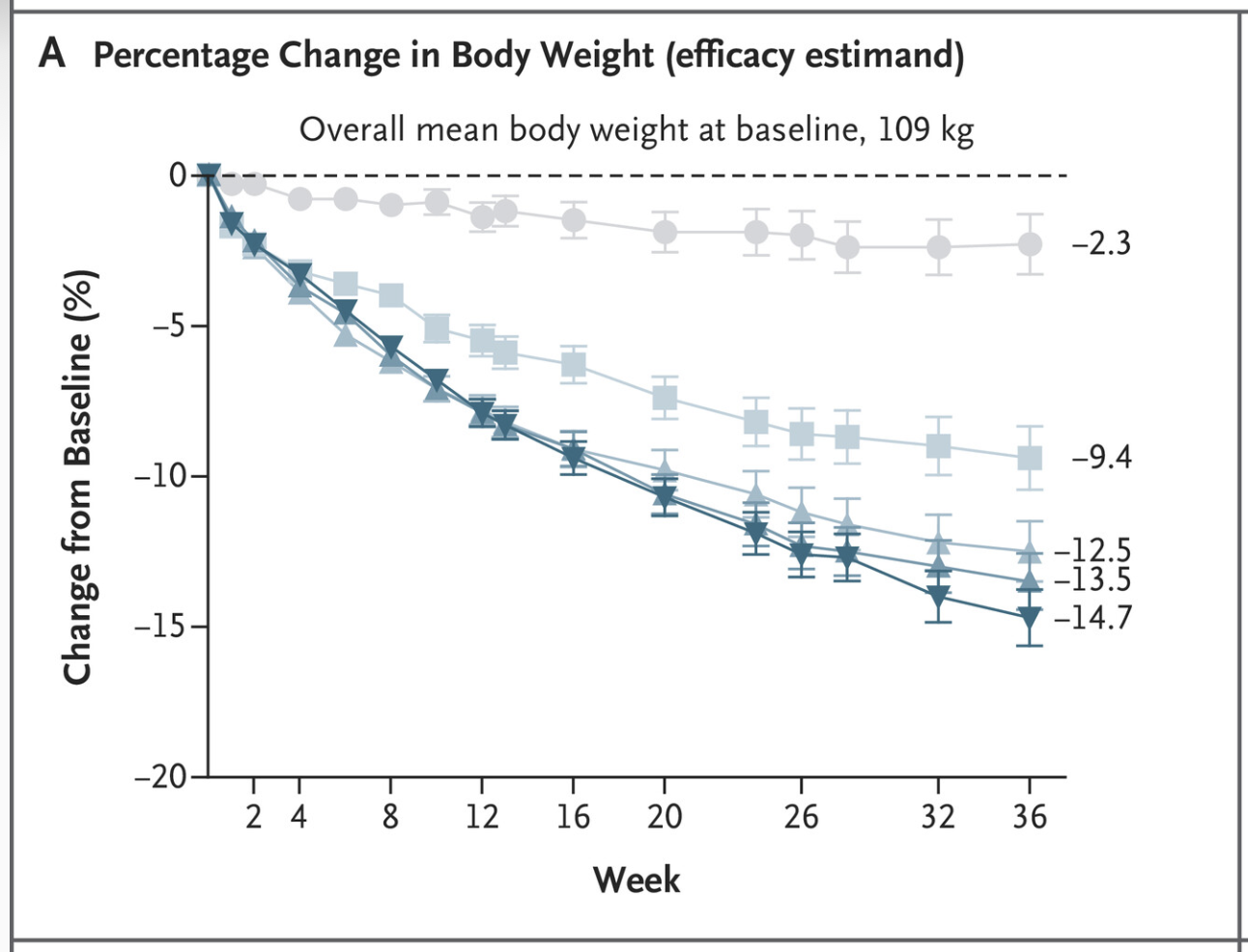
De parallella SURMOUNT-studierna har fokuserat på tirzepatides effekt på viktminskning hos överviktiga och feta individer utan diabetes. Resultaten från dessa studier har visat att tirzepatide kan leda till en viktminskning på upp till 20,9% efter 72 veckors behandling, vilket är betydligt mer än vad som kan uppnås med andra behandlingsalternativ.
Pågående och framtida studier
Forskningen kring tirzepatide fortsätter, med pågående studier som undersöker dess effekter på andra metabola sjukdomar, som hjärtsvikt och kronisk njursjukdom, samt dess långsiktiga säkerhet och effektivitet.

GLP-1R/GCGR Co-agonister: En djupdykning
Bakgrunden till GLP-1R/GCGR Co-agonister
GLP-1R/GCGR co-agonister är läkemedel som riktar sig mot både GLP-1-receptorn och glukagonreceptorn (GCGR) för att öka deras effekt. Medan GLP-1 är välkänt för att hjälpa till att kontrollera blodsockernivåer och minska aptiten, spelar glukagon en viktig roll i att öka kroppens energiförbrukning och minska fettlagring.
Fördelarna med GLP-1R/GCGR Co-agonister
Kombinationen av dessa två mekanismer i ett enda läkemedel har visat sig vara mycket effektiv för att minska kroppsvikt. Detta sker genom att öka energiförbrukningen, minska matintaget och förbättra kroppens förmåga att använda fett som energikälla. Dessutom har dessa co-agonister visat positiva effekter på leverns funktion och fettmetabolism.
Kliniska framsteg och utmaningar
Ett av de mest studerade läkemedlen i denna kategori är SAR425899, som visade sig vara mycket effektivt i prekliniska studier för att minska kroppsvikt och förbättra blodsockernivåer. Trots dessa lovande resultat stötte forskarna på utmaningar i de kliniska prövningarna, där vissa patienter upplevde biverkningar som illamående och kräkningar. Detta ledde till att utvecklingen av SAR425899 avbröts.
Mazdutide och dess potential
Mazdutide är ett annat GLP-1R/GCGR co-agonistläkemedel som har visat stor potential. I kliniska studier har mazdutide visat sig minska kroppsvikt och förbättra blodsockerkontroll hos personer med fetma. Läkemedlet har också visat förmåga att minska fettinlagring i levern, vilket gör det till en lovande kandidat för behandling av metabola sjukdomar.
Cotadutide: ett läkemedel för levern
Cotadutide, även känt som MEDI0382, är ett läkemedel som har utvecklats för att behandla både fetma och leverproblem som fettlever (även kallat MASLD eller MASH). I prekliniska studier har cotadutide visat sig minska fettinlagringen i levern och förbättra leverfunktionen. Läkemedlet har också visat positiva effekter på blodsockernivåer och kroppsvikt.
Kommande viktminskningsläkemedel 2025-2026
Under de kommande åren, 2025 och 2026, förväntas vi se en betydande utveckling inom området viktminskningsläkemedel. Forskare och läkemedelsföretag arbetar intensivt med att utveckla nya behandlingar som är både effektiva och säkra för personer som kämpar med fetma och relaterade metabola sjukdomar.
Mazdutide
Mazdutide, utvecklat av Innovent Biologics i samarbete med Eli Lilly, är ett av de mest spännande läkemedlen som förväntas nå marknaden under denna period. Mazdutide är en GLP-1R/GCGR co-agonist, vilket innebär att den stimulerar både GLP-1- och glukagonreceptorer.
Denna kombination gör det möjligt att inte bara minska aptiten utan också öka kroppens energiförbrukning, vilket leder till effektiv viktminskning. Mazdutide har visat lovande resultat i kliniska studier och kan erbjuda en ny behandlingsmöjlighet för personer med fetma.
Cotadutide
Cotadutide, utvecklat av AstraZeneca, är ett annat läkemedel som förväntas spela en viktig roll i framtidens fetmabehandlingar. Precis som Mazdutide är Cotadutide en GLP-1R/GCGR co-agonist, men den har också visat sig vara särskilt effektiv för att behandla icke-alkoholrelaterad fettleversjukdom (NAFLD), som är vanligt förekommande hos personer med fetma.
Detta läkemedel kan därför vara särskilt användbart för patienter som inte bara behöver gå ner i vikt utan också hantera leverrelaterade problem.
Retatrutide
Retatrutide, som utvecklas av Eli Lilly, är en triagonist som riktar sig mot tre olika hormonreceptorer: GLP-1, GIP och glukagon. Genom att påverka dessa tre receptorer samtidigt kan Retatrutide erbjuda en kraftfull behandling för viktminskning.
I tidiga kliniska studier har Retatrutide visat sig ge betydande viktminskning och förbättrad blodsockerkontroll. Det förväntas att detta läkemedel kommer att vara tillgängligt under 2025 eller 2026 och kan bli ett viktigt verktyg i kampen mot fetma.
Tirzepatid
Tirzepatid, som redan har visat sig vara effektivt i kliniska studier, kommer sannolikt att bli ännu mer etablerat under de kommande åren. Det är en GLP-1R/GIPR co-agonist som kombinerar två kraftfulla mekanismer för att främja viktminskning och förbättra metabol hälsa.
Tirzepatid har redan godkänts för behandling av typ 2-diabetes och förväntas bli ett ledande läkemedel inom viktminskning fram till 2025-2026.
Semaglutid och CagriSema
- Semaglutid (Wegovy) är redan en framgångsrik GLP-1R-agonist och används för både diabetes och viktminskning. Novo Nordisk fortsätter att utforska semaglutids potential, inklusive kombinationer med andra terapier.
- CagriSema, en kombination av semaglutid och amylin-analogen cagrilintid, är en annan lovande behandling under utveckling. Denna kombination syftar till att ytterligare förstärka viktminskningseffekten genom att kombinera GLP-1: s aptitdämpande egenskaper med amylins förmåga att sakta ner magsäckstömningen och förbättra mättnadskänslan.
Kvadrupel hormonbehandling
Även om de flesta läkemedel som för närvarande utvecklas fokuserar på två eller tre hormonreceptorer, finns det forskning på gång som utforskar möjligheten att kombinera fyra olika hormonagonister i en enda behandling.
Detta skulle kunna inkludera GLP-1, GIP, glukagon, och en fjärde komponent, som amylin eller FGF21 (fibroblasttillväxtfaktor 21), för att skapa en ännu mer omfattande och effektiv viktminskningsbehandling.